我が国の腎代替療法の現状
腎臓は、老廃物の排泄や水・電解質バランスの維持、そして様々な内分泌機能を担い、生きていくうえで必要不可欠な臓器です。腎臓病や様々な全身性疾患の影響により腎臓の機能が著しく低下すると、腎代替療法(腎臓の機能を代替する治療法)が必要となります。腎代替療法として腎移植と透析療法が確立されており、透析療法の選択肢として血液透析と腹膜透析があります。我が国では、海外と比較して様々な理由で腎移植が少なく(年間約1,800例)、腎臓の機能が著しく低下し末期腎不全の状態となった症例の大半が透析療法を選択します(年間約34,000例)。我が国の維持透析患者数は約34万人で、その約97%は血液透析を、約3%は腹膜透析を受けています。ここでは、腎代替療法のひとつである腹膜透析という治療法について、その仕組みや実際の導入や治療の流れ、そして長所や気を付けなければならないことについて説明します。
腹膜透析の仕組み
透析療法の目的は、腎不全のため体内に蓄積した老廃物や余剰の水・電解質を体外へと排泄することです。腹膜透析では、腹膜腔内に専用の腹膜透析液を一定時間貯めておくと、腹膜腔をとりかこむ毛細血管を流れる血液に含まれる老廃物や余剰の水・電解質が透析液へと移動することから、この透析液を何回も交換することにより体内に蓄積した老廃物や余剰の水・電解質を本来の腎臓の機能を代替するかたちで体外へと排泄できる、という現象を利用します。
腹膜透析を受けるためには、腹膜腔(腹部の肝臓や消化管などが存在し腹膜によって内張りされた空間)に透析液を注排液するためのアクセス、すなわち腹膜アクセスが必要となります。これは、血液透析を受けるために、血液を血液浄化装置の回路に流すためのアクセス、すなわち血液アクセスが必要であることと同じです。腹膜アクセスとして腹膜透析カテーテル(太さ数mmのシリコン製チューブ)を使用します。腹膜透析を選択した方は、腹膜透析カテーテルの一方の端が腹腔内の一番低い部分(骨盤底)に納まるように留置して腹壁で固定し、もう一方の端を腹壁経由で体外へと引き出す手術(腹膜透析カテーテル留置術)を受けて、腹膜アクセスを準備したうえで腹膜透析を始めます。
腎代替療法選択と腹膜透析導入の流れ
腎臓の機能が悪化し、将来的に腎代替療法が必要になると判断された方には、腎代替療法の選択肢(腎移植・血液透析・腹膜透析)について十分な説明を受けていただきます。どの治療法にも特徴や長所・短所があり、何に重きをおいてどの治療法を選択するかは症例ごとに大きく異なり、また同じ症例でもライフステージによって大きく異なります。腎代替療法の選択にあたっては、できるだけ早い段階から腎代替療法と向き合い、ご自身やご家族ならびに担当の医療従事者の間で十分に相談を重ねて意思決定を共有することが、「腎代替療法のある人生」へと円滑に進むうえで非常に大切です。
腹膜透析を選択した場合、外来で腹膜透析の手順をトレーニングし習得したうえで、適切な時期に腹膜透析導入のため入院することとなります。この入院の一般的な経過として、腹膜透析カテーテル留置術の2日前に入院し、手術の5日後から腹膜透析を開始し、その後約10日間の入院での腹膜透析で特に問題がなければ、手術創(手術のきず)の状態を確認し退院となります。退院約2週間後に外来で腹膜透析の実施状況や手術創の状態を確認し、特に問題ないようであれば、その後は基本的に自宅で治療を続けながら月1回通院します。
腹膜透析治療の流れ
腹膜透析の基本的な治療パターンは、腹膜透析液を1回2~4時間貯留して、1日に2~3回交換し、これを毎日続けます。注液と排液は、専用の器材を使用して決められた手順で行い、その所要時間は多くの場合それぞれ10分程度です。操作が必要なのは、この注液と排液の時だけで、それ以外の貯留中や排液後の時間は一般的な日常生活(仕事・学業・家事・外出など)に充てることができます。また、注液と排液の時間は問いません。貯留時間と交換回数を守って、生活上最も都合の良い時間に治療を行うことができます。また、自動腹膜透析(APD)は、予め設定した量と回数の注排液を、予め設定した時間配分で、自動で行う装置を使用する腹膜透析です。APDの治療中は腹膜透析カテーテルが装置と接続されたままになりますが、室内の移動や短時間の中断(トイレなど)は問題なく可能であることから、就寝中や在宅勤務中などに追加操作なく治療を完了できます。
腹膜透析では、このような治療を続けながら、月1回程度の頻度で外来を受診し、血液検査や胸部レントゲン画像検査で老廃物や水・電解質の蓄積状況やその他の腎不全に関連する合併症や併存疾患の状況を調べ、必要に応じて注射薬や内服薬も投与します。腹膜透析を続けていくなかで、透析が不足し老廃物や水・電解質が体内に蓄積した場合、まずは透析液の種類を変更したり、1回の注液量や交換回数を増やしたりして対応します。APDを上手に活用することで、無理なく交換回数を増やすことができます。
腹膜透析の処方を十分に工夫しても透析が不足してしまう場合には、血液透析を併用します(ハイブリッド透析)。血液透析は、血液浄化装置を使用して血液から老廃物や余剰の水・電解質を直接除去する強力な治療法なので、ほとんどの症例では、週1回の併用で透析の不足を補うことができます。それでも透析が不足する場合は、血液透析の併用回数を増やし、やがて腹膜透析を離脱し週3回の血液透析へと完全に移行することになります。このように、腹膜透析と血液透析は完全に独立した治療法ではなく、お互いに補い合いながら段階的に移行するものであり、ハイブリッド透析のように両者の「良いとこ取り」もできるのです。
腹膜透析の長所
腹膜透析の特徴として、(1)人体にもともと備わっている腹膜腔を活用した治療法であり、血液を体外で循環させ血液浄化装置を使用する血液透析と比較して、非常に穏やかであること、(2)大がかりな設備が不要であるため自宅などで治療を行うことができ、通院回数が血液透析と比較して非常に少ないこと、が挙げられます。
多くの症例では、透析導入時点では本来の腎臓の機能(残存腎機能)がわずかながら残されています。残存腎機能をできるだけ保つことに、医学的に大きなメリットがあるとされていますが、腹膜透析は非常に穏やかな治療であるため、治療による全身への負担が血液透析と比較して小さく、残存腎機能の保護という点で優れています。また、穏やかな治療であるという腹膜透析の特徴は、心臓や血管の機能が低下した症例や、様々な疾病で全身状態が優れない症例で特に役立ちます。
自宅などで治療を行うことができる、という腹膜透析のもうひとつの特徴は、透析導入後もそれ以前とできるだけ変わらない生活を続けるうえで重要となります。また、大がかりな設備が不要でライフラインへの依存度も極めて小さいため、血液透析と比較して災害の影響を非常に受けにくいといえます。最近では、新型コロナウイルス流行下で外出し病院を受診することなく治療を続けられるという点でも、腹膜透析は改めて注目されています。
腹膜透析と血液透析はお互いに補い合う治療法であることを説明しましたが、腹膜透析のこのような特徴は、血液透析の症例でも上手に活用することができます。例えば、心臓や血管の機能が低下した血液透析症例で、治療による身体的な負担を軽くするためにハイブリッド透析や腹膜透析へと移行することができます。また、高齢化や脳血管障害の後遺症などで身体機能が低下し週3回の通院が困難となった血液透析症例で、通院回数を減らすためにハイブリッド透析や腹膜透析へと移行することができます。
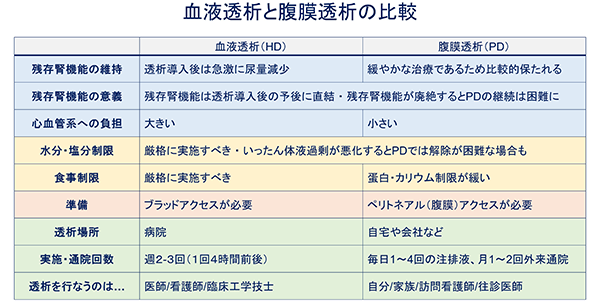
腹膜透析と血液透析の比較を表1にまとめて示します。
表1
腹膜透析で注意すべきこと
このような腹膜透析の特徴をきちんと理解することで、腹膜透析で注意すべきことも正しく認識できます。非常に穏やかな治療であるということは、すなわち老廃物や過剰な水・電解質が体内にいったん蓄積してしまうと、それらを効率よく除去することが難しくなる、ということを意味します。残存腎機能の低下による透析不足は不可避といえますが、飲食の制限はしっかりと守る必要があります。
腹膜透析で最も注意すべきことは、腹膜炎(腹膜透析腹膜炎)です。腹膜炎をはじめとする腹膜透析関連感染症の発症については、治療が医療機関外で行われるため医療従事者のチェックが行き届きにくいことも一因と考えられます。実際に、腹膜透析腹膜炎をはじめとする腹膜透析関連感染症の少なくない症例で、指導された治療手順を守らなかったり独自に改変したりしたことによる細菌の混入が直接の原因となっています。このことは、決して難しくない治療手順さえしっかりと守れば、腹膜炎のリスクを大幅に減らすことができる、ということでもあります。自分の健康は自分で守るという考え方は、安全で快適な腹膜透析を続けるうえでも非常に大切です。
腹膜透析の合併症として、被嚢性腹膜硬化症(EPS)もしばしば挙げられます。EPSは、腹膜が変性して癒着・線維化・硬化し、腸閉塞を来してしばしば死に至る、予後不良な疾患です。腹膜透析症例におけるEPSの発症には、旧型の酸性透析液の関与が知られており、酸性透析液を用いた腹膜透析の継続年数が長くなるとEPSの発症頻度も高くなるため、5~8年で腹膜透析の中止を余儀なくされる場合が多々ありました。我が国では約20年前に酸性透析液から中性透析液への切り替えが進み、現在は当院をはじめとするほとんどの医療機関で生体親和性に優れた最新世代の中性透析液が使用されています。中性透析液を用いた腹膜透析では、継続年数が長くなってもEPSの発症頻度が極めて低い水準のまま変わらないことが示されており、現在の我が国では、EPSを理由に腹膜透析を避けることや順調に続けられている腹膜透析を中止することは適切ではありません。なお、EPSは、腹膜透析に特有の合併症ではありませんが(酸性透析液の時代であっても腹膜透析はEPSの原因の1割程度を占めるに過ぎなかったと報告されています)、腹膜に強い炎症や刺激が加わることで発症のリスクが高まります。つまり、腹膜透析腹膜炎を何度も繰り返す場合には、EPS発症のリスクが高くなるため、腹膜透析を中止することがあります。
慶應義塾大学病院での取り組み
腎代替療法選択の個別最適化
当院は、腎代替療法を必要とするすべての症例で、その症例に最適な腎代替療法が選択されるよう、個別最適化を強く意識しています。この取り組みは、腎代替療法導入時点での選択はもちろんのこと、すでに腎代替療法を受けている症例における、身体面や生活面さらには人生観などの変化に伴う再選択も対象とします。最も重要なのは、十分な情報提供を踏まえて、意思決定やそれに至る過程をご本人やご家族ならびに担当の医療従事者がしっかりと共有することであり、これを「協働意思決定(Shared Decision Making、SDM)」と呼びます。SDMをキーワードとして「腎代替療法のある人生」へと円滑に進められるよう、最善を尽くします。
質の高い腹膜透析管理
当院では、腹膜透析管理の質を高めるために、様々な取り組みを行っています。
・専門外来を中心とした柔軟で細やかな診療体制
当診療科の腹膜透析外来は週3回開設されており、外来間で情報共有体制が整っているため、体調の変化や腹膜透析治療に関連する異常に際して速やかな対応が可能です。また、通院負担を軽減するため、他診療科の受診に合わせて腹膜透析外来日を調整することができます。さらに、腹膜炎が疑われる場合など、直ちに受診が必要なケースでは、外来担当医または腎臓・透析を専門とする当番医師が24時間365日対応します。
・最新技術の活用
情報伝達技術(ICT)の目覚ましい発展は、腹膜透析の領域にも及んでいます。例えば、当院のすべてのAPD症例が使用する最新のAPD装置にはインターネット接続機能が備わっており、毎日の自宅での治療データの確認や治療プログラムの調整を、担当医療従事者がクラウドサービスを通じて随時行うことができます。また、一部の症例では、医療用に特化したインターネットサービスを活用し、当院の担当医療従事者と在宅医療担当者(往診医・訪問看護師)ならびにご本人やご家族が様々な情報を共有する体制を構築しています。当院で活用しているインターネットサービスはいずれもネットバンキングなどと同等のセキュリティレベルであり、個人情報保護には十分に配慮しています。
他の医療機関との連携
当院には、東京都を中心とする首都圏全域から患者さんがお見えになります。それぞれの患者さんが、ご自身のお住まいの地域で安全で快適な治療を続けられるように、当診療科では、一般的な医療連携にとどまらず、様々な啓蒙活動やスタッフ教育活動、ICT技術を活用した情報共有、実際の治療における相互連携などを通じて、患者さんのお住まいの地域の医療機関をはじめとする様々な在宅医療サービス事業者との連携体制を積極的に構築しています。
文責:
腎臓・内分泌・代謝内科![]() 、
血液浄化・透析センター
、
血液浄化・透析センター![]() 、
、
最終更新日:2022年6月1日