概要
神経鞘腫は、末梢神経を取り巻くシュワン細胞(電線の絶縁体のような役割をしています)由来の腫瘍で、ほとんどは良性です。脳外科では主に脳神経に発生した神経鞘腫を扱います。脳神経は全部で12種類あります。順に第1:嗅神経、第2:視神経、第3:動眼神経、第4:滑車神経、第5:三叉神経、第6:外転神経、第7:顔面神経、第8:聴神経、第9:舌咽神経、第10:迷走神経、第11:副神経、第12:舌下神経と呼びます(図1)。頻度として最も多い神経鞘腫の由来は聴神経で、三叉神経>顔面神経>下位脳神経(第9、10、11、12)>目の動きに関わる脳神経(第3、4、6)と続きます。聴神経は前庭神経と蝸牛神経からなり、そのうち前者から発生する神経鞘腫が最も多く前庭神経鞘腫と呼ばれます。別名聴神経腫瘍とも呼ばれます。
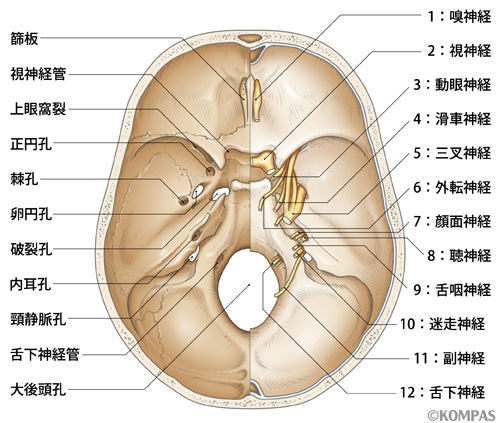
図1.頭蓋底の孔と脳神経
症状
症状は、それぞれの脳神経に対応した症状やその周りにある神経の症状が現れます。前庭神経鞘腫は耳鳴り、難聴、めまい、三叉神経鞘腫は顔の痛み、しびれ、下位脳神経の神経鞘腫は飲み込みづらさ、しゃべりづらさ、声のかすれ、舌の動きづらさといった具合です。腫瘍が大きくなり脳を圧迫するようになると、脳腫瘍としての症状が出てきます。頭痛、吐き気、ふらつきといった症状から、物忘れや失禁といった認知症に近い症状、さらに半身の麻痺や意識の低下といった危険な症状まで起こりえます。
検査
検査はCTやMRIを行います(図2)。これらの画像情報から、腫瘍の形や場所、性質などを調べ、術前診断に用いたり、手術の戦略を立てたりします。また、神経の機能をチェックするためにそれぞれの神経に対する電気生理検査を行うこともあります。例えば、聴神経の機能を見るABR(聴性脳幹反応)などです。
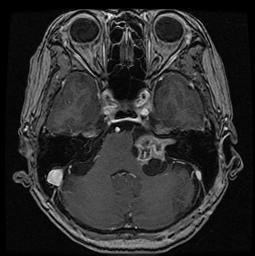
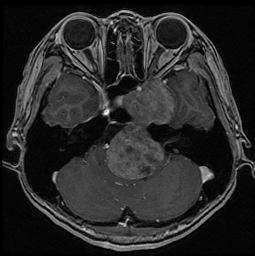
図2.外転神経鞘腫の例
治療
治療は手術による摘出がメインです。神経鞘腫は手術で全摘出されれば基本的に根治が可能です。しかし、中には発生部位が小脳と脳幹に挟まれた深部にあったり、脳幹に接していたり、周囲の脳神経や大事な血管を巻き込んでいる場合があり、安全な摘出には高度な技術を必要とします。術中に各神経の機能を監視するモニターを用いることもあります。小さな(3 cm以下の)前庭神経鞘腫に対しては、ガンマナイフなどの定位的放射線治療により長期の腫瘍制御(消失はしないが大きくならない)が得られることも多く、治療の選択肢となることもあります。
三叉神経、迷走神経、舌下神経などに発生する神経鞘腫は、頭蓋骨の中、時には頭蓋外にも進展して、頭蓋底腫瘍としても扱われます。慶應義塾大学病院では、頭蓋底手術の技術を駆使して、これらの腫瘍の安全な摘出を目指しています。
さらに詳しく知りたい方へ
文責:
脳神経外科![]()
最終更新日:2018年3月23日