はじめに
臓器移植は、命を救うためにとても効果的な治療法の一つです。患者さんの体内で機能不全に陥った臓器を、他の人から提供された健康な臓器に置き換えることで、患者さんの生命を維持できます。また、臓器不全のために悪化した生活の質(Quality of Life : QOL)を改善することもできます。
臓器移植が実際に行われるようになったのは、1950年ごろからです。免疫抑制薬の開発、手術技術の進歩、周術期管理の改善などで、移植手術の成功率は大幅に向上しました。現在は、心臓、肺、肝臓、膵臓、腎臓、小腸が移植可能な臓器です。
慶應義塾大学病院臓器移植センターでは、1990年代から肝移植、腎移植、小腸移植を行ってきた経験があります。今回は、脳死移植と生体移植の違いを説明し、われわれの新しい取り組みをご紹介します。
脳死移植と生体移植
移植を受ける患者さんをレシピエントと呼びます。レシピエントに臓器を提供する人をドナーと呼びます。ドナーは大きく分けて二通りあります。脳死ドナーと生体ドナーです。
脳死とは、全脳の機能が停止して、元には戻らない状態をいいます。脳死になってしまったドナーの方から臓器を移植するのが脳死移植です。
生体ドナーになれる人は、レシピエントの親族で自発的に臓器提供の意思を示した人です。ドナーにとって医学的肉体上の利点はありません。それでも「レシピエントに助かって欲しい」という気持ちからドナーになりたいという思いがある場合に、生体移植という医療が成立します。ドナー手術の体への影響ですが、日常において大きな影響はなく、手術前と同じ生活に戻れることがほとんどです。
腹腔鏡ドナー手術
生体肝移植においてドナー手術では、肝臓の一部を摘出する肝切除手術が必要となります。一般的には、肝切除手術には開腹手術が用いられますが、近年では腹腔鏡下での肝切除手術も行われるようになってきています。日本では2022年4月から腹腔鏡下移植用部分肝採取術(生体)(外側区域グラフト)が保険収載されました。
腹腔鏡下での肝切除手術は、開腹手術に比べて手術創が小さく、手術後の痛みが少なく、入院期間が短くなるという利点があります。また、手術中に視野を拡大することができ手術精度が高くなるため、手術後の合併症のリスクが低減される可能性があります。ただし、腹腔鏡下での肝切除手術は技術的に困難な場合があり、手術時間が長くなることもあります。
当院では、小児の肝不全患者さんに対する生体肝移植のドナー手術で腹腔鏡手術を導入しており、これまでの経過は良好です。
切除不能肝門部胆管がんに対する生体肝移植
肝門部胆管がんに対する治療は外科的な切除が第一選択ですが、がんの進展範囲が広すぎたり、残る肝臓の体積や機能が不足したりすることにより、切除できないことがあります。
切除不能の肝門部胆管がんと診断された患者さんに対して、抗がん剤治療や放射線治療に加えて肝移植を行うことで、治療成績が向上したことが欧米より報告されています。米国では2010年より肝門部胆管がんは肝移植適応の一つとして認められています。また、米国のNational Comprehensive Cancer Network(NCCN)の2019年ガイドラインでも、切除不能肝門部胆管がんの患者さんは移植施設への転送を検討すべきとされています。
現在日本では、肝門部胆管がんに対する肝移植は保険診療として認められていません。そこで、熊本大学を中心とした多施設共同臨床研究を立ち上げ、「先進医療B」として切除不能な肝門部領域胆管癌に対する生体肝移植![]() を行う準備をしています。
を行う準備をしています。
子宮移植
子宮移植は、先天的に子宮を有さない女性や、子宮を何らかの理由で摘出した女性(子宮性不妊症)が自らのお腹で児を得るための解決策の一つです(図1)。
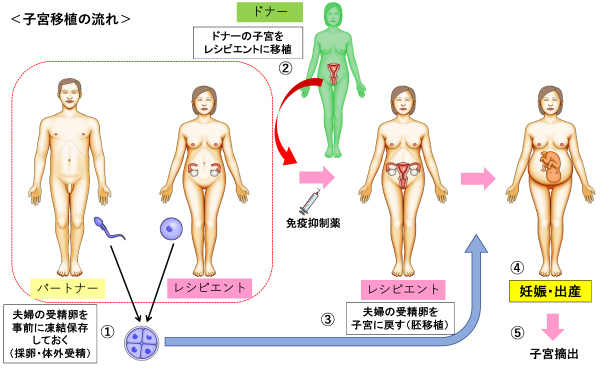
図1.子宮移植の流れ
子宮性不妊症とは、子宮の異常や子宮が存在しない、もしくは、子宮が機能しないことによる不妊で、先天性と後天性に分けられます。先天性子宮性不妊症は、Mayer-Rokitansky-Küster-Hauser症候群(以下、ロキタンスキー症候群)、子宮低形成、子宮奇形などが挙げられ、生まれつき子宮や腟を欠損しているロキタンスキー症候群は女児の約4,500人に1人の頻度と報告されています。後天性子宮性不妊は、子宮悪性腫瘍、良性疾患(子宮筋腫や子宮腺筋症など)、産後の大量出血で子宮摘出を余議なくされた場合や高度の子宮内癒着により妊孕性を失ったアッシャーマン症候群などがあります。
子宮移植は、海外では約100件の実績があり約50人の赤ちゃんが誕生していますが、国内では過去に例がありません。そこで、当院では「特定臨床研究」としての実施を申請し、審査を行っています。子宮性不妊症の患者さんが妊娠、出産をできるように、実施体制を整えていきます。

臓器移植センタースタッフ
文責:臓器移植センター![]()
執筆:尾原秀明、長谷川康
最終更新日:2023年4月3日
記事作成日:2023年4月3日