概要
脳深部刺激療法は日本で2000年に承認されており、有効性と安全性が確立された治療法です。対象疾患はパーキンソン病、本態性振戦、ジストニアなどです。脳の中の神経核にボールペンの芯ほどの太さの電極を挿入し、前胸部に埋め込んだパルス発生器(IPG)から発生させた電気信号で高頻度刺激を行うことで症状の改善を図ります。電極とIPGは前頭部から前胸部まで皮下を通じてリードで接続されます(図1)。刺激部位は病気、症状により異なりますが、視床下核(ししょうかかく)、淡蒼球内節(たんそうきゅうないせつ)、視床(ししょう)と呼ばれる部位が代表的です。また近年、技術の進歩により刺激に方向性を持たせること(Directional lead)や脳内の微小電場を感知すること(Local field potential:LFP)で、より良い症状の改善と副作用の予防が可能となってきています。前胸部のIPGは皮膚上より設定変更が可能で、手術後も症状の変化に対応した刺激パラメータ(刺激の強さなど)の細やかな調整が可能となります。
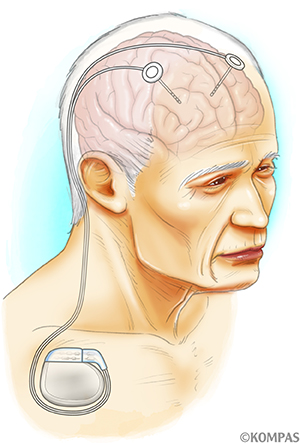
図1.脳深部刺激療法
パーキンソン病
進行期のパーキンソン病患者さんでは症状の日内変動(ウェアリングオフ現象)やジスキネジアといった運動合併症、薬剤抵抗性の振戦(ふるえ)の治療に難渋することがありますが、DBSはそれらの症状を軽快することが期待されます。脳内の刺激部位は視床下核、淡蒼球内節、視床と呼ばれる部位が代表的で、ウェアリングオフ現象、ジスキネジア、振戦といったお困りの症状に応じて刺激部位を決めます。刺激部位によっては薬剤の減量も期待できます。
本態性振戦
3年以上の両上肢の振戦(ふるえ)がありながらも、明らかな運動緩慢(動作が遅くなり、運動の大きさや量が減ってしまう症状)やDATスキャンでの異常を認めない場合は、本態性振戦の可能性があります。本態性振戦では薬剤の有効性が約50%程度であり、治療に難渋する場合は手術療法が検討されます。片側もしくは両側の視床腹中間核(Vim)、視床下部後方領域(PSA)を刺激することで振戦の抑制が期待されます。
慶應義塾大学病院での取り組み
慶應義塾大学病院では脳深部刺激療法を行うことが可能です。脳深部刺激療法の効果を最大限に発揮するためには適切なご病状の患者さんに適切な時期(早すぎても遅すぎてもいけません)に行うことが非常に重要です。当院では脳深部刺激療法の適応判断から手術、術後管理まで複数の診療科、部門からなるパーキンソン病センター![]() が対応し、安心、安全に最適な治療を行う体制を整えています。ご受診をご希望の方は、神経内科の火曜日午前(担当:関)もしくは土曜日午前(担当:二瓶)の初診外来にご紹介いただくようお願いいたします。詳しくはパーキンソン病センター外来診療担当表
が対応し、安心、安全に最適な治療を行う体制を整えています。ご受診をご希望の方は、神経内科の火曜日午前(担当:関)もしくは土曜日午前(担当:二瓶)の初診外来にご紹介いただくようお願いいたします。詳しくはパーキンソン病センター外来診療担当表![]() をご参照ください。
をご参照ください。
文責: パーキンソン病センター![]() 、 神経内科
、 神経内科![]()
最終更新日:2023年5月1日