概要
高血圧症は、持続的に血圧が上昇する病態で、その結果、心臓、眼底、脳、大動脈、腎臓など種々の循環器臓器に障害を起こします。特に脳卒中の罹患率、死亡率は血圧と強い相関があり、血圧のコントロールの重要性が伺えます。しかも、一般的に高血圧が存在してもあまり症状がなく、健康診断で指摘されることが多く、40歳以上の45%が下記の高血圧に該当します。高血圧は、症状のないサイレントキラーといわれる所以です。
症状
一般的に高血圧は、表1に示すように診察室での血圧が140/90mmHg以上である場合に診断されます。さらに血圧値の程度により、重症度がI-III度に分類されます。しかし、その前の段階から合併症が進行することや、その前の段階の方は高血圧へ移行することが多いことを考え、140/90mmHg未満の段階から至適血圧、正常血圧、正常高値血圧に分類し、注意を喚起しています。なお、これらの値は診察室での血圧を指しており、家庭血圧、24時間自由行動下血圧測定の値に対しては、さらに低い基準が設けられています。
表1.血圧値の分類
血圧ステージ |
収縮期血圧 拡張期血圧 |
至適血圧 |
<120mmHg かつ <80mmHg |
正常血圧 |
120-129mmHg かつ/または 80-84mmHg |
正常高値 |
130-139mmHg かつ/または 85-89mmHg |
I 度 高血圧 |
140-159mmHg かつ/または 90-99mmHg |
|---|---|
II 度 高血圧 |
160-179mmHg かつ/または 100-109mmHg |
III 度 高血圧 |
≧180mmHg かつ/または ≧110mmHg |
市販の自動血圧計が普及した結果、家庭での自己血圧(家庭血圧)を測定する患者さんが増えており、これを診療の参考にすることが支持されています。家庭血圧は、上腕での測定を行い、早朝あるいは就寝前の値を参考にします(表2)。この家庭血圧は、降圧薬を内服していない状態の血圧や患者さんの血圧の実際をよく反映しており、近年重要視されています。家庭血圧より診察室血圧の方が高値である仮面高血圧は、心血管事故のリスクとして重要です。

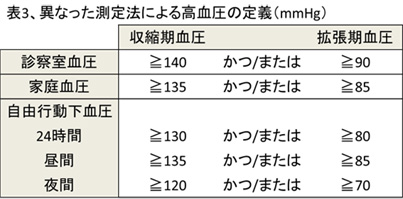
診察室血圧と家庭血圧および24時間自由行動下血圧測定は、それぞれの値が異なるため、次のように高血圧を設定しています(表3)。24時間自由行動下血圧測定は、近年保険収載され、実臨床に活用されています。特に夜間の血圧低下がみられない高血圧はnon-dipperタイプの高血圧といわれ、危険であることが指摘されています。
診断
高血圧の臓器障害、心血管病として、様々な臓器での障害が発生します。たとえば、心臓では心肥大そのものでは自覚症状がなく、健康診断などで発見されます。腎臓では、高血圧による尿蛋白量は少なく、その前に夜間の排尿が頻回になるなどの軽微な症状です。このような心血管病の予備状態として、高血圧の診断は重要になります。以下が高血圧に関連する心血管病の一部です(表4)。
表4.臓器障害・心血管病
脳 |
脳出血・脳梗塞 |
無症候性脳血管障害 |
|
一過性脳虚血発作 |
|
認知機能障害 |
|
心臓 |
左室肥大 |
心房細動 |
|
狭心症・心筋梗塞 |
|
心不全 |
|
腎臓 |
蛋白尿 |
微量アルブミン尿 |
|
糸球体濾過量(GFR)の低下 |
|
慢性腎臓病(慢性腎臓病を参照のこと) |
|
血管 |
動脈硬化性プラーク |
頸動脈内膜-中膜肥厚>0.9 mm |
|
大血管疾患 |
|
閉塞性動脈硬化疾患 |
|
眼底 |
高血圧性眼底 |
高血圧の原因
高血圧の90%は、単一の原因を見つけることができず、遺伝性が濃厚な本態性高血圧です。それ以外の何らかの原因が明らかなものを二次性高血圧としています(表5)。両者を分ける理由として、二次性であればその原因を軽減あるいは取り除くことで高血圧そのものを排除することが可能となるからです。
二次性高血圧で最も多いのは、腎性高血圧で、その中にも腎実質性高血圧と腎血管性高血圧があります。腎実質性高血圧とは、慢性糸球体腎炎、糖尿病による糖尿病性腎症、多発性嚢胞(のうほう)腎などが原因で腎障害を来し、高血圧をもたらす病態です。腎血管性高血圧では腎動脈が何らかの原因で狭窄を来し、腎臓からレニンという血圧を上げるホルモンの分泌が亢進した結果の病態です。
次に多い疾患は、内分泌性高血圧で特に副腎から分泌されるアルドステロンが過剰に産生される原発性アルドステロン症です。これら以外の内分泌疾患や、薬剤による高血圧もありますが、これらの原因を取り除くことができれば理論上、高血圧は完治あるいは軽減するとされています。
表5.高血圧の原因
高血圧 |
分 類 |
疾患、病態 |
|
|---|---|---|---|
本態性(約90%) |
遺伝歴濃厚 |
|
|
二次性(約10%) |
腎性 |
腎実質性 |
腎炎、糖尿病 |
腎血管性 |
線維筋性異型性、動脈硬化 |
||
内分泌性 |
副腎皮質性 |
原発性アルドステロン症、クッシング症候群 |
|
副腎髄質性 |
褐色細胞腫 |
||
甲状腺性 |
バセドウ氏病、甲状腺機能低下症 |
||
副甲状腺性 |
副甲状腺機能亢進症 |
||
下垂体性 |
クッシング病、末端肥大症 |
||
血管性 |
大動脈炎、大動脈縮窄症 |
||
薬剤性 |
漢方薬、免疫抑制薬、鎮痛消炎薬(痛み止め)、経口避妊薬 |
||
治療
(1) 非薬物療法
まず、血圧の非薬物療法、すなわち生活習慣の修正として、食事塩分摂取制限、体重の是正、運動を行う、アルコール摂取量を減らすとともに、食事内容の改善として野菜・果物の摂取を促します(ただし重篤な腎障害では血清Kの上昇を来すため推奨しない。また、肥満、糖尿病患者さんでは糖分の多い果物はすすめない)。その他、動脈硬化を起こしやすい因子として、コレステロールの取りすぎや禁煙をすすめます。 近年、厚生労働省が保健の効果や栄養成分の機能として有用であると認可した特定保健用食品が市販されていますが、これらの中に血圧に対して有効であるいくつかの食品(杜仲茶、ペプチドスープ、乳酸飲料など)があります。これらの中には、血圧上昇を起こすホルモン(アンジオテンシンⅡ)を産生するアンジオテンシン変換酵素を阻害する活性作用を持った化合物が含まれており、高血圧の定義にまでは至らない程度の方に使用してもよいと思われます。詳細に関しては、国立健康・栄養研究所(国立研究開発法人 医薬基盤・健康・栄養研究所)あるいは厚生労働省のWebサイト![]() を参照してください。
を参照してください。
表6.生活習慣の修正項目
1. 食塩摂取 |
食塩摂取制限 < 6g/日 |
2. 食事内容 |
野菜・果物の積極的摂取 |
コレステロールや飽和脂肪酸の摂取を控える |
|
魚(魚脂)の積極的摂取 |
|
3. 適正体重の維持 |
BMI(=体重[kg]/身長[m]2) < 25 |
4. 運動療法 |
心血管病のない患者さんに対して、有酸素運動を中心に毎日30分以上 |
5. アルコール制限 |
エタノールとして男性20-30ml/日以下、女性10-20ml/日以下 |
6. 禁煙 |
(受動喫煙の防止) |
(2) 原因の排除
高血圧の原因が明らかであれば、降圧薬の服薬とともにその原因をできるだけ排除あるいは軽減する治療を行います。たとえば、腎臓の血管が狭窄(腎血管性高血圧)していれば、局所麻酔の下で血管内カテーテル手技により原因を取り除くことができます。また、原発性アルドステロン症の原因が副腎にできた良性腫瘍(腺腫)であれば、腹腔鏡下手術法などを用いて取り除くことができ、従来の腹部を開腹して手術する方法をしなくて済む割合が多くなっています。
(3) 降圧薬治療
十分な生活習慣の改善を行っても血圧のコントロールが不十分である場合は、薬物療法を開始します。何種類かの降圧薬の中からひとつあるいは複数種を選択して内服していただきます。現在、市販されている降圧薬として、アンジオテンシン変換酵素阻害薬(ACE阻害薬)、アンジオテンシン受容体拮抗薬(ARB)、Ca拮抗薬、利尿薬、β遮断薬、α遮断薬、中枢神経作動薬などがありますが、主として前の4薬が中心に使用されています。さらに最近では、2種類の別の種類の降圧薬、ARBとCa拮抗薬、ARBと利尿薬を一剤にまとめた合剤が数多く使用されています。服薬の煩雑さを軽減し、飲み忘れや治療からの脱落を防ぐ工夫がなされております。
降圧薬の選択は、患者さんの病態や年齢などを考慮しながら行います。たとえば、腎実質性高血圧の場合、蛋白尿を減らすことが将来の進行した腎不全への確率を減らすことが知られており、ACE阻害薬やARBなどのアンジオテンシン抑制薬を用います。脳梗塞の既往がある場合にはCa拮抗薬、ACE阻害薬・ARB、利尿薬が使用されます。その他の疾患に対する積極的適応は表7のとおりです(ただし、この表以外の使用も可能です)。
表7.主要降圧薬の積極的使用
|
Ca拮抗薬 |
ARB/ACE阻害薬 |
サイアザイド系利尿薬 |
β遮断薬 |
|---|---|---|---|---|
左室肥大 |
● |
● |
|
|
心不全 |
|
● |
● |
● |
頻脈 |
●(非ジヒドロピリジン系) |
|
|
● |
狭心症 |
● |
|
|
● |
心筋梗塞後 |
|
● |
|
● |
CKD(蛋白尿-) |
● |
● |
● |
|
CKD(蛋白尿+) |
|
● |
|
|
脳血管障害慢性期 |
● |
● |
● |
|
糖尿病・ |
|
● |
|
|
骨粗鬆症 |
|
|
● |
|
誤嚥性肺炎 |
|
●(ACE阻害薬) |
|
|
慶應義塾大学病院での取り組み
- 慶應義塾大学病院腎臓・内分泌・代謝内科では、高血圧専門医に該当するJFSH会員が、4名常勤医として働いています(全国で300名程度しかおりません)。さらに、少なくても毎日常に1名のJFSHが外来を行っていますので、必ず専門性の高い診療を受けることが可能です。
- 当診療科では、二次性高血圧の中でも特に頻度の多い腎臓疾患や内分泌疾患を同時に扱っています。一般に、腎障害を伴う高血圧のコントロールに手こずることが多いのですが、当診療科では長年の経験があります。また、最近増加している原発性アルドステロン症の症例数は日本でも有数であり、その診断や治療に関する知識が豊富な医師が多数常勤医として勤務しています。
さらに詳しく知りたい方へ
- 日本高血圧学会 出版物案内
 (一般向け)
(一般向け)
- 高血圧治療ガイドライン解説冊子 高血圧の話
 (一般向け)
(一般向け)
- 日本高血圧学会 高血圧治療ガイドライン2019
 (医療関係者向け)
(医療関係者向け)
文責:
腎臓・内分泌・代謝内科![]()
最終更新日:2024年10月22日