はじめに
近年、肥満症および2型糖尿病の罹患率は世界的に著しく増加しており、日本においても令和元年(2019年)の国民健康・栄養調査で、BMI25以上の肥満症の割合は男性31.8%、女性21.6%と高く、社会的に解決すべき課題となっています。有効な肥満症治療薬がない時代が長らく続いていましたが、2024年GLP-1受容体作動薬セマグルチド(商品名:ウゴービ®)、2025年GIP/GLP-1受容体作動薬チルゼパチド(商品名:ゼップバウンド®)が登場したことで、肥満症治療の現場が大きく変わってきています。ここでは近年、慶應義塾大学病院糖尿病先制医療センターにおいて、予防医療として積極的に取り組んでいる、肥満症内科治療プログラムのご紹介をさせていただきます。
糖尿病だけでない、肥満症で高まる病気のリスクがたくさんある
肥満症といえば、糖尿病、脂質異常症、高血圧症、慢性腎臓病、心筋梗塞・脳梗塞といった病気との関連を思い浮かべる方が多いかと思います。一方で肥満症は、糖尿病の発症リスクの増加にとどまらず、睡眠時無呼吸症候群、変形性膝関節症、脂肪肝や肝硬変、婦人科がん、不妊症、慢性心不全といった様々な分野にわたり病気のリスクになることが知られています。
図1に肥満に関連してリスクが上がる合併症のうち、減量で改善効果が確認されている病気11、図2に肥満に関連してリスクは上がるが、改善効果はまだ検証中の病気8つを掲載します。当センターでは、肥満に関連して発生してくる合併症に対応する、各診療科(呼吸器内科、整形外科、消化器内科、産科、婦人科、循環器内科など)と緊密に連携し、適切なタイミングで相互に患者紹介を実施して、お互いの診療の強みを活かしながら、個別のニーズに応じて診療を行っています。当センターでは、これらのニーズに幅広くこたえるために、肥満症治療薬が発売されたタイミングで、2024年より新たに肥満症内科治療プログラムを作りました。肥満に合併する病気の進行を抑えるために、他の診療科や医療施設にも当センターの肥満症内科治療プログラムを広くお役立ていただいております。


カロリー制限だけが肥満症治療ではない、長続きする計画を支援したい
肥満症治療というとカロリー制限を頭に浮かべる方が多いと思います。しかし、厳しいカロリー制限の先に、食欲ホルモンの亢進や基礎代謝の低下によって、身体がリバウンドしやすくなることを、私たちは痛いほど知っています。このリバウンドをどう乗り越えるかが、肥満症治療成功の鍵となります。肥満症治療の基本は食事療法、運動療法、認知行動療法の3本柱です。これらを医師一人で行うことは不可能です。当センターではもとより、日本糖尿病療養指導士という資格をもつ看護師・管理栄養士・臨床検査技師・薬剤師・理学療法士とともに肥満を合併する糖尿病診療を行っています。その強みを活かし、肥満症診療においても多職種と相互に協力してリバウンド対策に取り組んでいます。
管理栄養士が栄養バランスの確認を行いますが、肥満症だからといってエネルギー制限を強くすすめるだけではなく、炭水化物・蛋白・脂質・食物繊維・ビタミンのバランスを意識して、実際の生活に合わせて個別性をもった栄養相談をこころがけています。「食事の制限や指導」をするのではなく、「栄養の相談」をしております。In Bodyによる体組成で筋肉量と脂肪量を分けて測定することで、減量の質にもこだわり、筋肉を落とさずに効率的に減量していける食事運動の工夫も行います。
肥満症の方に必要なエネルギー量は、一般には身長(m)×身長(m)×22×25 kcal の計算式から計算されることが多いです。しかし、実際に必要なエネルギー消費量は、個別の基礎代謝量や身体活動量に大きな影響をうけ、この計算式だけでは必ずしも正確に算出できていない面があります。当センターでは、慶應義塾大学病院内にあるスポーツ医学総合センターと連携して、呼気ガス測定という特殊な検査を行い、呼気中の酸素や二酸化炭素の濃度から、実際の基礎代謝量を測定し、そこに運動量を考慮して適切なカロリーの設定を行うようにしています。この検査によって、過度なカロリー制限を避け、活動量を調節することで柔軟にカロリーを設定して減量できる環境を整えています。さらに、スポーツ医学総合センターでは、握力と下肢筋肉力などの運動能力に関しても評価を行い、個別性をもった運動処方を行います。一方で、肥満症では腰やひざに持病をかかえている方も多く、理想はあっても思うように運動療法が進まない場合を経験します。その場合には、慶應義塾大学病院内のスポーツ&メディカルフィットネスセンターと連携し、スポーツドクターの医師が、持病をかかえた中でもできる肥満症に有効な運動処方をして、患者さんに実践いただいております。カロリー制限に依存し過ぎず、筋力を保ちながら減量していくために、運動療法はとても大切な治療の一つです。興味のある方は、ぜひ主治医にご相談ください。

カロリー制限の一本槍にならないサポートが大切

呼気ガス分析でエネルギー消費量を評価して過度なエネルギー制限を避けたい
食事療法、運動療法につづき、リバウンド防止のための3つ目の鍵が認知行動療法です。
聞きなれない言葉かもしれませんが、食事と運動が大切なことは十二分に理解していても、日々の仕事や家庭の忙しさやストレスによって、なかなか肥満症の治療に集中できないケースも少なくありません。栄養相談やスポーツクリニックで知識を得たうえで、自分の身体の状況をしっかり「認知」して、それを「行動」にうつす治療を認知行動療法といいます。ご自身で減量のための食事と運動の計画を立てる事をアクションプランと呼び、そのサポートを看護師が行います。医師が肥満症や合併症の診断と治療計画を立て、栄養相談とスポーツクリニックで肥満症治療に必要な食事と運動に関する正確な知識を得て、実際にアクションプランを長期的に実践していけるように看護相談で支援していく、大きな流れを分かっていただけましたでしょうか。
精神・神経科と連携してのマインドフルイーティング習得
認知行動療法に関して、もう少し深く触れさせてください。肥満症治療における認知行動療法の効果が少しずつ明らかになってきています。マインドフルネスという言葉がありますが、これは過去や未来のことにとらわれず、今の自分に集中しようという精神療法の一つです。ストレスや不眠への効果が知られていますが、それを過食や偏食の防止に活かしていこうというのがマインドフルイーティングです。当院では、精神・神経科の専門の医師と連携し、肥満症におけるマインドフル的介入のプログラムを実施しています。マインドフルに食事をとることによって、過度な食事制限によるストレスを避けてリバウンドを防ぐことを目的とする取り組みです。看護相談では、マインドフルイーティングのオリエンテーションとして、習得に役立つ本や動画の紹介を行い、さらに興味のある方には、マインドフルイーティングを専門とする精神・神経科医師の外来や集団教室のご案内などを行っております。興味のある方は、主治医にご相談いただけましたら幸いです。
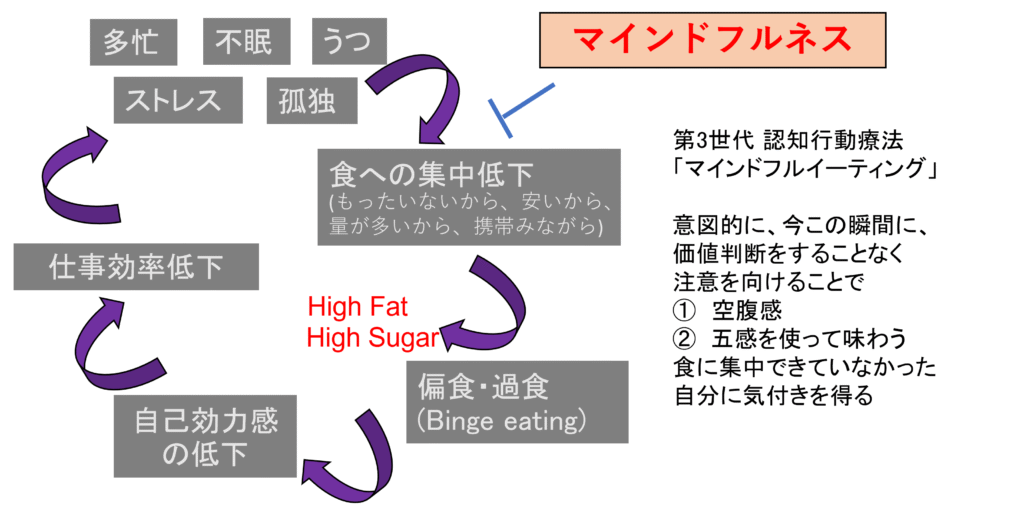
リバウンド対策としての認知行動療法の重要性
肥満症治療薬を用いた内科治療プログラムをご用意しております
肥満症の治療薬の開発に関しては、過去にも多くの挑戦がされてきましたが、副作用や効果が不十分で、高い効用をもって使用できる薬がない時代が続いてきました。近年、糖尿病診療においてセマグルチド(商品名:オゼンピック®)とチルゼパチド(商品名:マンジャロ®)が、体重減少作用を有する血糖降下薬として広く使用されるようになってきた背景の中で、過体重や肥満の成人が参加したSTEP臨床試験プログラムの結果に基づき、2023年に肥満症を適応症としたGLP-1受容体作動薬セマグルチド(ウゴービ®)が承認され、2024年2月に発売されました。ウゴービ®は、空腹感を軽減し満腹感を高めて食事量を減らし、カロリー摂取を抑え体重減少を促す週1回の皮下注射製剤です。2024年12月には持続性GIP/GLP-1受容体作動薬であるチルゼパチド(ゼップバウンド®)がSURMOUNT臨床試験に基づき、肥満症を適応として承認され、2025年4月発売されました。ゼップバウンド®は中枢神経系におけるGIP、GLP-1受容体を介した食欲調節と脂肪細胞におけるGIP受容体を介した脂肪分解亢進による体重減少作用を有する週1回の皮下注射製剤です。臨床試験「SURMOUNT-5試験」では、2型糖尿病を有さない肥満の成人751人を対象に、ウゴービ®とゼップバウンド®の減量効果が確認されています。治療期間は72週間で、両薬剤を最大推奨用量(ウゴービ®2.4mg、ゼップバウンド®15mg)で週1回投与したところ、体重変化率はウゴービ®群で体重の13.7%(約15.0 kg)、ゼップバウンド®群で体重の20.2%(約22.8 kg)減少し、両者の薬剤の有効性が確かめられています。どちらの薬剤にするかは、個々の患者さんへの相性を見極めながら、消化器症状などの有害事象にも考慮して選択します。薬物に依存せずライフスタイルの適正化に取り組みやすい方の薬剤選択を行うことが大切です。ウゴービ®とゼップバウンド®はどこでもだれでもダイエット目的で使用できるわけではありません。当院はこれらの薬を使用することが承認されている医療機関ですが、使用できる肥満症の要件が厳格に決められています。図6に肥満症治療薬の使用要件を示しますが、使用前には必ず主治医に要件にあてはまるか確認するようにしてください。

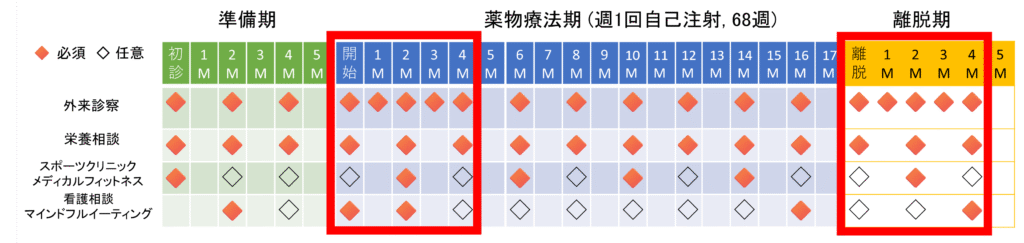
当院では、図6の要件を満たして、肥満症治療が必要な状態の方に、肥満症治療薬を用いた独自の肥満症内科治療プログラムを作り、広くお役立ていただいております。肥満症治療薬の最大の治療期間は、ウゴービ®68週間とゼップバウンド®72週間までとされています。一度中止した後に必要性が認められる場合に再開できますが、肥満症治療薬に依存することなく、食事運動療法、認知行動療法の指導を入念に行い、安全に離脱できる体制を整えることが重要です。当院では、最初に紹介したように、各診療科と多職種で連携して、肥満症治療薬の効果をより強いものとし、リバウンドを防ぐ策を行いながら、図7のプログラム内容に沿って診療を行っています。特に管理栄養士による2か月ごとの栄養相談が必須であること、薬物治療開始前に6か月間の準備期があることは、大切なポイントです。
ウゴービ®・ゼップバウンド®をはじめとした肥満症治療薬の発売により、肥満症の内科治療が積極的に取り組める時代になっています。一方で、内科治療が奏功しない場合には、肥満外科手術が必要な場合もあるため、そのタイミングを逸しないことも大切です。今後は、肥満症内科治療と肥満症外科治療との流動的な連携によって、幅広い肥満症治療の展開が期待されています。肥満症の治療が奏功しないで困っている患者さん、医療機関の先生方がいらっしゃいましたら、ぜひ、かかりつけの先生や当センターまでご相談・ご紹介いただければと思います。


はじめに
副腎は、左右の腎臓の上側に位置するホルモン産生臓器です。副腎では、糖脂質代謝・抗炎症・骨代謝などに関わるコルチゾール、血圧・電解質調節に関わるアルドステロン、心機能・血圧上昇に関わるアドレナリンなど、生命維持に欠かせない様々なホルモンが産生・分泌されています。一方で、生体に必須なホルモンであっても過剰に分泌されると様々な異常を来します。今回は副腎ホルモンの過剰症として最も多くみられる、原発性アルドステロン症とその新しい治療についてご説明します。
原発性アルドステロン症とは
アルドステロンは本来、副腎の皮質球状層という部位から産生されますが、生理的には、ほかのホルモン(アンギオテンシン2)や電解質(カリウム)によって分泌が調節されています。一方で、ほかからの分泌刺激を受けずに自律的にアルドステロンを産生してしまう疾患が原発性アルドステロン症です。
アルドステロンは体内に塩分(ナトリウム)を保つことで血圧を上昇させる作用をもちますが、過剰に分泌されることで高血圧を来します。また、カリウムを尿中に排泄する作用もあり、程度が強い場合は低カリウム血症もみられます。それだけでなく、原発性アルドステロン症ではほかの高血圧患者さんに比較し、脳梗塞・心筋梗塞・心房細動などの脳血管疾患の発症率が高いことが報告されています。こうした合併症を防ぐ治療の重要性が明らかとなり、日本内分泌学会や日本高血圧学会が積極的に啓蒙活動を行うことで、原発性アルドステロン症が高血圧患者さんの5~10%をも占めることが明らかになってきました。適切な治療が脳血管疾患を防ぐことも示されていることから、早期の診断・治療開始がとても大切です。
検査と診断
診断には、アルドステロンがほかのホルモン刺激に因らず自律的に分泌されていることを確認するため、カプトプリル負荷試験、生理食塩水負荷試験、経口食塩負荷試験(24時間蓄尿)などの複数の負荷試験を行います。慶應義塾大学病院では4泊5日の検査入院でこれらを実施し、正確な診断を心掛けています。
また、血液検査でアルドステロンの濃度を測定しますが、正確性向上を目的に2021年に測定方法がRIA法(ラジオイムノアッセイ)からCLEIA法(化学発光酵素免疫測定法)へ全国的に改良されました。当院でも一早く導入し、院内で検査を行うことで採血当日に結果を確認することができます。基準値も合わせて変更となりましたが、以前の測定法での換算値も併記することで患者さんにも分かりやすいよう工夫しています。
病型診断の特殊検査:副腎静脈サンプリング
原発性アルドステロン症には複数の病型があり、副腎腫瘍がアルドステロンを過剰に産生する片側性(アルドステロン産生腺腫)と、左右の副腎全体が過剰に産生する両側性に大きく分類されます。いずれも原発性アルドステロン症ですが、治療方法が異なるため病型診断も重要になります。
病型診断には、副腎静脈サンプリングという特殊なカテーテル検査を行います。左右の足の付け根からカテーテルを挿入し、左右の副腎静脈それぞれから直接採血しアルドステロン濃度を測定することで、CTなどで確認された腫瘍のアルドステロン産生性を評価・診断します。難易度の高い検査ですが、経験数が豊富な当院では副腎静脈のさらに細い血管からも採血を行う超選択的な副腎静脈サンプリングを実施することで、より正確なホルモン産生部位の同定を行っています。緻密な検査と診断が、後述する副腎部分切除や新しい治療法のラジオ波焼灼の実施に大いに貢献しています。
これまでの治療法
原発性アルドステロン症治療の要点は、アルドステロンの作用を抑えることです。方法としては、アルドステロンを過剰に産生する副腎を切除する手術と、アルドステロン作用を阻害するアルドステロン拮抗薬の内服療法が用いられています。両方の副腎からアルドステロンが過剰に産生されている両側性の場合は、切除できないため内服療法のみが適応となりますが、片側性の腫瘍性であれば手術による根治が望めます。手術では副腎摘出術を行うことが一般的ですが、当院では副腎の正常部分を可能な限り温存するために、腫瘍部分のみの切除術(副腎部分切除術)も行っています。その適応を決めるうえでも、上述の超選択的副腎静脈サンプリングが役立っています。
新たな治療法:ラジオ波焼灼術
片側性・腫瘍性の原発性アルドステロン症に対する手術は、有効かつ安全で確立した治療法であり、完治が望めます。一方で、手術の痕や1週間の入院期間を要してしまうことは患者さんが懸念される点でした。その中で、少しでも侵襲度の低い治療法を開発するべく、2015年に原発性アルドステロン症に対するラジオ波焼灼術の臨床試験が行われました。ラジオ波焼灼術では背中から2本の電極を刺し、副腎腫瘍を挟んでラジオ波を流すことで焼灼します(図1、2)。5日間の短い入院期間で、治療痕も背中の非常に小さいものだけになります。
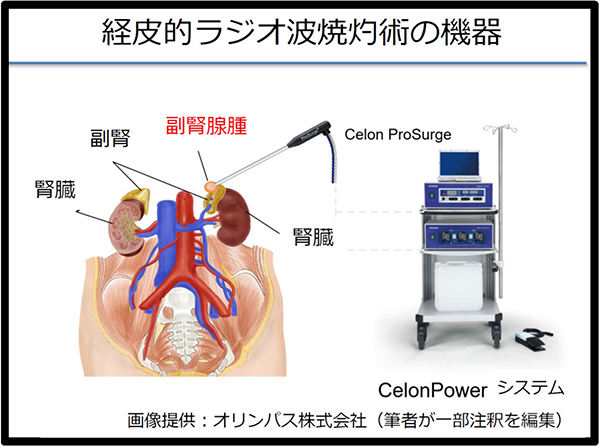
図1.ラジオ波焼灼術の機器
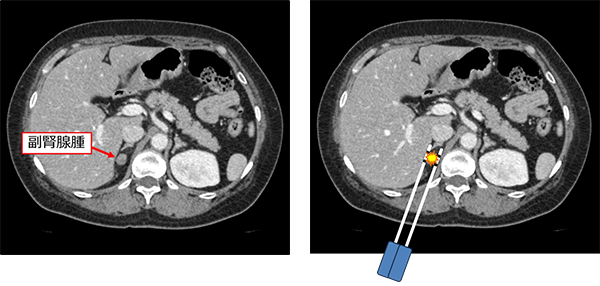
図2.左:右副腎腺腫 右:焼灼のイメージ
当院も参加した37例の患者さんを対象にした多施設共同の臨床試験では、約9割の方で血中アルドステロンの正常化を確認できました。そして2021年6月、原発性アルドステロン症に対するラジオ波焼灼術が保険収載されたことで、標準治療として患者さんへ提供できるようになりました。ただ、特別な機器・技術を要するため施行可能な施設はまだ限られており、2023年6月時点で当院を含めた2施設のみとなっています。
当院では2023年6月に、保険収載後では第1例目の方の治療を行い、合併症もなくアルドステロン分泌の正常化を確認しています。本治療法は、腫瘍性の原発性アルドステロン症全ての方に適応となるわけではありませんが、より侵襲度の低い治療法も選択肢の一つに加わったことは、患者さんにとっての大きなメリットと考えています。
最後に
当院、腎臓・内分泌・代謝内科では、長年にわたり原発性アルドステロン症の診療を続けており、これまでの豊富な経験を生かしながら診断から最新の治療まで、泌尿器科・放射線科・病理診断科との協力体制で患者さんに提供しています。また、更なる診療レベル向上に向けて、副腎疾患の臨床研究にも積極的に取り組んでいます。これからも患者さんに最新・最適な治療を提供できるよう心掛けていきます。
はじめに
『オンライン診療』とは、パソコンやスマートフォンを介して診察や診断をリアルタイムに行う行為を指します。これからの高齢化社会や地方の過疎化による医療格差の広がりに対し、オンライン診療が一部の疾患に2018年4月から保険適応となりました。新型コロナウイルス感染症の蔓延によりオンライン診療の対象となる疾患もさらに広がり、今後の活用に期待が高まっています。
遠隔医療について
『遠隔医療(Telemedicine)』という言葉は情報通信機器を使った医療全般を意味していて、オンライン診療は遠隔医療の中の一つとされています(図1)。
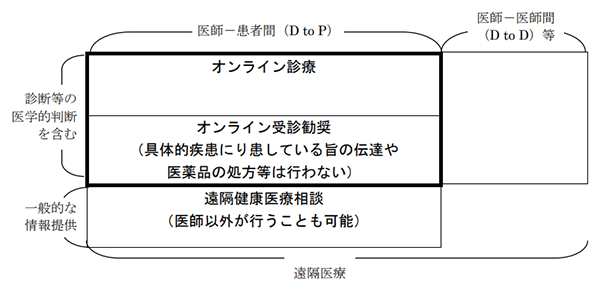
図1.遠隔医療の分類
(出典:厚生労働省「オンライン診療の適切な実施に関する指針」2018年p.6)
遠隔医療は、情報通信機器を介して専門医が主治医を支援するようなDoctor to Doctor(D to D)と、医師やその他の医療者が遠隔で患者に対し医療行為を行うDoctor to Patient(D to P)に分類されます。2022年4月現在、保険診療として認められているのは主にD to Pであり、糖尿病領域では医師によるオンライン診療や管理栄養士によるオンライン栄養相談が該当し保険適応となっています。一方、保険適応がないものの糖尿病療養指導士(CDEJ)の看護師によるオンライン看護相談なども行われており、臨床の現場ではDoctorだけではない遠隔医療も広がりを見せています。また、前述のD to Dによる診療体制なども期待されますが現時点では主治医以外の医師への診療報酬は設定されておらず、現在も社会的な体制の構築が検討されつつある状況です。
専門外来での糖尿病診療
糖尿病はインスリンというホルモンの作用の不足により血糖が高くなる疾患です。その発症には遺伝子や腸内細菌、生活習慣や生活環境といった様々な要因が関与しています。生活習慣は血糖管理の上で最も重要な要因ですが、外来の限られた時間で1か月間の食事や運動の内容や量、睡眠時間などを把握するのは難しく、自己申告に基づく生活習慣の把握では客観的な評価が困難です。そうした中で専門医は血糖上昇の原因を短時間で見出し、そして血糖の変動や要因に合わせてインスリン等の治療薬を使い分けることが腕の見せ所となっています。
一方で寝室の睡眠時の照度、気温・湿度や不快指数といった空気環境などの生活環境が睡眠の質を低下させ、ヒトの体内時計やストレスホルモン分泌に影響し、血糖に影響を与えることが知られています。専門外来でもこのような生活環境まで評価し適切に治療に繋げていくことは困難でしたが、スマートセンシング機器やクラウド技術の発達により、近い将来生活環境を糖尿病診療に活かしていくことは可能となるかもしれません。
糖尿病診療とオンライン診療
前述のように糖尿病診療では生活習慣と血糖値が治療方針決定のための重要な情報となります。近年こうしたデータは患者と医療者でクラウドを用いて共有することが可能となっています。実際には、血糖測定を行っている患者では血糖データをクラウドで共有し、テレビ通話機能を備えたオンライン診療システムを併用することで糖尿病の診療が可能です。また、インスリン療法を行っている患者では導入初期の手技の確認から血糖管理が悪化した際の細やかなインスリン量の調整まで、患者の通院負担なくオンラインで診療することが可能です。特に近年ではIT、IoT、ビッグデータやAIを活用した新たな医療システムの開発が進んでおり、糖尿病ではPHR(Personal Health Record)と呼ばれる血糖に加えて血圧、体重、食事や運動や睡眠などの生活習慣、生活環境などのデータをクラウドに集約しアプリなどで情報が閲覧できるようになっており、各社でサービスの向上を進めています。
一方でこうしたデータは互換性がない場合も多く、集約した解析はできていませんでした。こうした企業の垣根を超え様々なクラウドを集約し、従来の対面診察では把握できなかった患者情報を集約・解析しながらオンライン診療を行うシステムも開発されています(図2)。このシステムを活用することで対面診療とは異なったメリットを持つ新たなオンライン診療が可能となりつつあります。
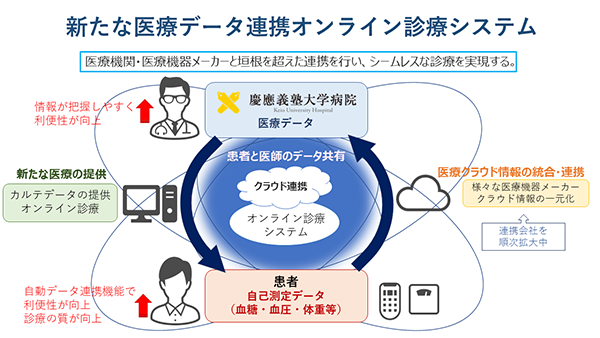
図2.新たなオンライン診療システム
オンライン診療のメリットとデメリット
患者と医療者にとってのそれぞれのメリットとデメリットを十分把握したうえで使い分ける必要があります。
患者のメリット
- 通院の費用や時間、身体的負担が発生しない。
- 診察や会計の待機時間が発生しない
- 仕事や家事の合間で受診が可能。
- 病状に合わせた通院が可能。
- 医療過疎地域でも専門医による治療が可能。
患者のデメリット
- スマートフォンやPCが必要となる。
- 身体診察が受けられない。
- 検査は血糖などの自己測定可能なものに限られ、採血やレントゲン等はできない。
医療者のメリット
- 患者を待機させているストレスが少ない。
- 必要な頻度で診療が行える。
- 血糖などのクラウドデータを連携している場合、診察時以外も血糖を確認でき、血糖手帳の複写の保管が不要となり、血糖の解析機能を利用して診察できる。
医療者のデメリット
- オンライン診療システムやPHRの登録や連携作業が必要となる。
- 上記設定費用やシステム導入費用がかかる。
- 診療報酬が対面診療より少ない。
- 処方が足りない場合は処方や処方箋の郵送が必要となる。
糖尿病におけるオンライン診療の場合、身体診察や検査は高頻度では必要とならないため、患者のデメリットは少ないと言えます。ただしHbA1cなどの血液検査は一定の頻度で行う必要があり、肝障害や腎障害のリスクのある治療薬を使用している場合は適切な頻度で血液検査を行う必要があり、注意が必要です。その点、1型糖尿病や膵性糖尿病、妊娠糖尿病といったインスリン治療が主体の糖尿病ではこうした臓器障害リスクが低く、かつ血糖管理が困難な場合が多く、高頻度での細やかな診察が必要となる点でオンライン診療との親和性が高いと言えます。
最後に
近年、遠隔医療は通常の診療の延長線上として活用される場面が増えてきています。対面診療とオンライン診療はそれぞれのメリットとデメリットを患者と医療者が理解したうえで利用する必要があります。慶應義塾大学病院腎臓内分泌代謝内科ではオンライン診療のシステム開発を行っており、様々な病態の方や専門医が不在の地域に在住の方にも高度医療を提供できるよう改革を進めています。ご希望の方は当科外来をぜひ受診いただきご相談ください。

糖尿病先制医療センター オンライン診療スタッフ
はじめに
近年、研究手法の発展により、遺伝性の病気についての理解が急速に進んでいます。腎臓病においても、遺伝によって腎臓に問題が起こる病気の原因となる遺伝子が新たに明らかにされたり、遺伝が関係する腎臓病に対する新しい治療の選択肢が提示されたりといった、治療の進歩があります。そういった流れの中で、2021年度より慶應義塾大学病院腎臓内分泌代謝内科では、「遺伝性腎疾患外来」を新設いたしました。多くの診療科を有する総合病院である当院では、各科に遺伝性の病気に関する専門医がおり、臨床遺伝学センターによるカウンセリングや専門医の教育がなされております。その中で当科では、主に成人後に腎臓が関連する症状を呈した方について、背景にある原因を遺伝性疾患の観点から診察し、他科の先生方と連携しながら、適切な診断や治療につなげたいと考えています。
腎臓に問題が起こる遺伝性の病気
「遺伝性の病気」であっても、ご両親からの変異遺伝子を受け継いで発症する場合もありますし、ご両親の遺伝子には変異がなく、遺伝子の突然変異に起因する場合もあります。さらに突然変異による場合にも、受精卵ができるまでの変異(生殖細胞変異)による病気と、できた後の変異(体細胞変異)による病気があり、次世代へ遺伝するかどうかは異なります。
腎臓に問題が起こる遺伝性の病気には、1)全身性の病気で様々な臓器に症状が出て、その一部の症状として腎臓に問題が出てくる場合と、2)腎臓の障害が主に起こる遺伝性の病気があります。腎臓の障害が主に起こる病気であっても、実は他の臓器の症状も起こります。成人期に診断されることも多い疾患として、1)は、ファブリー病、結節性硬化症、遺伝性アミロイドーシスなど、2)は、Alport症候群や多発性嚢胞腎などが知られています。
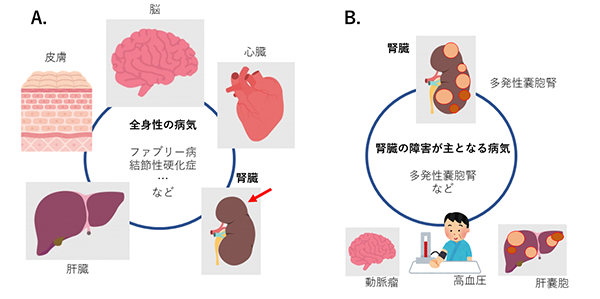
図1. 腎臓に症状が出る遺伝性の病気
A. 全身の病気の一部の症状として腎臓の障害が出る病気
B. 腎臓の障害が主となる病気
全身性の病気で、腎臓にも一部症状が出てくる場合
ファブリー病は、全身様々な臓器に障害が出てきますが、その一部として腎臓にも症状が出てくる遺伝性の病気です。しかし、腎臓以外の症状に乏しく、腎機能障害が主な症状となる亜型(腎ファブリー病)も存在し、原因不明とされた腎機能障害の原因である場合もあります。糖脂質の代謝酵素の異常により、糖脂質が蓄積してしまうために様々な症状が起こりますが、治療薬があり、なるべく早期に診断する意義は大きいと考えられます。
結節性硬化症も同様に、全身の臓器障害の一つとして、腎機能障害を認めます。こちらは子供の頃に小児科で診断されることも多い病気です。遺伝性のアミロイドーシスも、心臓や神経、消化管の障害のほかに、尿蛋白やネフローゼ症候群を呈したり、腎臓の機能の数値が悪くなったりする場合があります。トランスサイレチン型の遺伝性アミロイドーシスでは、いくつか治療薬が使えるようになっており、腎機能障害の進行抑制効果も期待されます(参照:KOMPASあたらしい医療「革新するトランスサイレチン型心アミロイドーシスの診断と治療 ―循環器内科―」)。また、先天性の補体関連遺伝子異常によるatypical HUS(hemolytic uremic syndrome溶血性尿毒症症候群)においても、血小板減少や溶血性貧血とともに、腎障害を呈します。
腎臓の障害が主に起こる遺伝性の病気
腎機能障害が主である遺伝性の病気としては、まず良性家族性血尿(菲薄基底膜病)やAlport症候群があります。良性家族性血尿は、血尿のみ、あるいは血尿に加えて軽度の蛋白尿のみが唯一の所見であり、腎機能は生涯通じて正常です。しかし、実はこの良性家族性血尿の一部が、常染色体性劣性遺伝型アルポート症候群と同一疾患であったことが明らかになっており、偶然、遺伝子変異を持つ人同士の子供に症状が認められて明らかになることがあります。Alport症候群は、約9割が X連鎖型遺伝形式、すなわちX染色体上の遺伝子変異によるもので、男性に症状を認めます。重症例では男性で10代から20代に末期腎不全に進行します。IV型コラーゲン遺伝子の変異によって起こり、感音性難聴や特徴的な眼所見も認めます。皮膚や腎臓の生検により基底膜のIV型コラーゲン蛋白の異常の検出が確定診断に有用です。
多発性嚢胞腎は最も頻度の高い遺伝性の腎臓の病気です。腎臓の中で様々な物質の分泌や再吸収に関わっている、尿細管という部位がありますが、その尿細管の径を調節するPKD遺伝子の異常が原因で、径を調節できなくなり膨らんで嚢胞が多数形成されます。多くは成人になってから発症し、70歳までに約半数の方が透析患者となります。多発性嚢胞腎は腎臓のほかにも、高血圧、肝嚢胞、脳動脈瘤の管理が重要です。最近、嚢胞の増大を抑制する新しい治療が行えるようになりました。
また、最近では、尿細管間質に主に障害を認める常染色体優性遺伝子形式の腎疾患は、常染色体優性尿細管間質性腎疾患(autosomal dominant tubulointerstitial kidney disease; ADTKD)と包括的にとらえられるようになっており、いくつかの責任遺伝子が原因として分かっています。尿沈渣所見に乏しく、進行性の腎機能障害を呈します。
おわりに
腎臓の機能が悪くなった原因が、遺伝性の病気である場合でも、近年の治療の進歩により、治療法がある場合があります。また、診断することにより、家族内、血縁内で、明らかな症状が出る前に早期診断を行うことができ、より早期からの介入によりその後の病気の経過を改善することができる可能性もあります。もしも、遺伝的に腎機能が悪いことが疑われる場合、原因不明の腎機能障害がある場合には、当科遺伝性腎疾患外来にご相談ください。必要に応じて他科の先生方と連携しながら、適切な診断や治療につなげていきます。

