病気を知る
変形性膝関節症
概要
我が国は、高齢化社会を迎えて加齢変化を基盤とした変性疾患は確実に増加しており、整形外科疾患において変形性関節症(osteoarthritis:OA)は外来で最も多く遭遇する疾患の1つとなっています。その頻度は年々増加傾向にあり、60歳以上の約8割がX線学的に何らかのOAを持っているといわれています。変形性膝関節症は、OAの中でも最も頻度が高く、進行すれば歩行時痛のため日常生活動作が大きく障害されます。治療法は、まず保存療法で様子をみるのが基本とされており、保存療法で効果がみられない場合、手術的治療を考慮します。X線上の変形が強く、可動域制限を来しているような場合は、最初から手術を選択する場合もあります。
症状
OAの中心となる症状は疼痛です。膝には大腿脛骨関節(だいたいけいこつかんせつ)と膝蓋大腿関節(しつがいだいたいかんせつ)の2つの関節がありますが、頻度的には前者が圧倒的に高いとされています。膝蓋大腿関節のOAは反復性膝蓋骨脱臼や亜脱臼の二次性変化としてみられることがほとんどです。反対に大腿脛骨関節のOAは一次性の頻度が高く、日本人では内側型OA(図1)が主体で、欧米に比べて外側型OAの頻度は低いとされています。症状は動作時の疼痛が主で、歩行時に痛みがあります(図2)。歩行時痛は歩き始めに感じる場合と、長時間歩行後に感じる場合があります。また椅子からの立ち上がり、階段昇降などの動作でも痛みを生じます。頻度は低いですが、夜間痛を訴える例や、骨軟骨片の遊離体が関節内ではみ出し、引っかかり感やロッキング症状を呈する例もあります。膝蓋大腿関節のOAでは膝前方の膝蓋骨周囲、特に外側が中心で階段昇降時、椅子からの立ち上がりなどで疼痛が生じるのが特徴です。

図1

図2.大腿脛骨関節OAの症状とその頻度
(黒沢尚ほか:変形性膝関節症 小林昌編、南江堂、1992、62-62.を参考に改編)
治療
症状の程度に応じて、運動療法(大腿四頭筋の筋力訓練など)、サポーター、消炎鎮痛剤の塗布・投与、ヒアルロン酸の注射などの保存療法が第一選択となります。保存療法で改善がみられない場合、X線写真の変形の程度と照合しながら、手術的治療の適応となります。変形が強い場合、人工膝関節置換術が主な治療法となりますが、変形がごく軽度で特に骨壊死後の二次性関節症の場合は、骨切り術や片側だけの人工膝関節単顆置換術を行うことがあります。
保存的治療
- 生活指導、教育
- 薬物療法
・非ステロイド性消炎鎮痛剤(外用薬、内服薬、坐薬)
・関節腔内注射(ヒアルロン酸ナトリウム、ステロイド剤)
・グルコサミン、コンドロイチン硫酸、ヒアルロン酸の内服
(ただし、これらの3剤においては日本では医学的に有効性が証明されていないため、サプリメントとして売られているのが現状です。) - 装具療法:膝サポーター、足底板など
- 運動療法:大腿四頭筋訓練など
手術的治療
変形性膝関節症の手術療法には様々なものがありますが、病変の部位、患者さんの活動度、その他日常生活で求める運動、年齢、レントゲンやMRIなどの画像所見などを総合的に判断してどの手術を行うか決定します。比較的若年者では骨切り術や人工膝関節単顆置換術などが行われることが多いですが、より重症であったり高齢であったりすると人工膝関節全置換術が行われることが多いです。骨切り術はご自身の関節を温存できるというメリットがある反面、社会復帰に少し時間を要したり将来入れたインプラントを抜去したりする可能性があるというデメリットもあります。一方、人工関節置換術は術後早期から社会復帰可能ですが、正座するほどの可動域は得られないなどのデメリットがあります。そのためどの術式を選択するかは主治医とよく相談する必要があります。
また慶應義塾大学病院では人工関節置換術を行う際にロボット技術を導入しており、ロボットを使用することで関節表面の形状や関節の動きを1mm、1度の正確性で再現することが可能といわれています。目標とするインプラントの設置位置から3度以上外れる確率はほぼ0%であり、従来のナビゲーションが10~20%外れることを考えると手術時の骨切りのヒューマンエラーはほぼないといえます。また、手術中に患者個々の軟部組織バランスをロボットに認識させることで、軟部組織のバランスを加味した手術計画が可能で、骨切りと軟部組織バランスの適正化により長期の安定性が得られます。全例でロボットを使用するわけではありませんが、条件が揃うのであればロボット支援人工関節置換術を行うことも可能です。
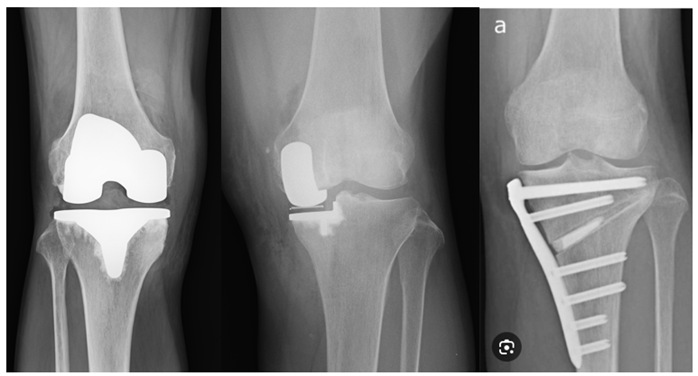
図3.左から人工膝関節全置換術、人工膝関節単顆置換術、脛骨高位骨切り術
病因および病態
OAは、臨床的に、原疾患や外傷など明らかな要因に続発して起こる二次性OAと原因不明な一次性OAとに大別されます。また病因的な視点から生物学的要因と力学的要因に大きく分類されます。最近ではさらに遺伝的要因が大きく影響していることが明らかにされてきました。もちろんこれらの3つの要因を明確に分離することは難しく、お互いに密接に影響しあいながらOAの病態は形成されています(図4)。以下に3つの要因について最近の知見を踏まえて解説します。

図4.OAの発症に関与する3大要因
- 生物学的要因
軟骨基質の変性
生物学的視点からみればOAとは軟骨の変性のことを指します。さらに細かく述べれば軟骨の変性は軟骨基質の破壊と軟骨細胞死を意味し、さらに進行すると軟骨組織は完全に消失し、軟骨下骨が露出します(図5)。OAにおける軟骨の変性、破壊には蛋白分解酵素が関与しますが、なかでも活性の発現に2価金属イオンを必要とするメタロプロテアーゼ類、特にマトリックスメタロプロテアーゼ(matrix metalloproteinase:MMP)とアグリカナーゼ(a disintegrin and metalloproteinase with thrombospondin-like repeat: ADAMTS)が重要で、それぞれ関節軟骨の主要構成要素であるII型コラーゲンとアグリカンの分解に寄与しています。最近、人為的に遺伝子を欠失させたノックアウトマウスの研究から、多数あるメタロプロテアーゼ群の中でもMMP-13とADAMTS-5がとりわけ重要であることが明らかにされました。これらの酵素の阻害は将来的にOAの治療につながる可能性があります。
このように軟骨破壊の主役であるメタロプロテアーゼは軟骨細胞および滑膜細胞から産生されます。軟骨は一度、変性のサイクルに入ると自分自身が産生したメタロプロテアーゼによって周囲の軟骨を破壊する現象がみられます。一方、OAの病態では軟骨細胞だけではなく滑膜細胞も重要で、滑膜炎が実際の疼痛や関節水腫の発生に関与しています。滑膜炎はむしろOAの初期から進行期にみられ、末期関節症では滑膜炎はむしろ消退する傾向にあります。また滑膜は、骨棘形成にも重要な役割を果たしていることが動物モデルで示されており、滑膜炎はOAの進行に重要であることは明らかですが、滑膜炎が起こる機序についてはいまだ不明です。以前からフィブロネクチンフラグメントなど軟骨の変性産物が関与している可能性が指摘されています。
図5.変形性膝関節症の手術所見
大腿骨の膝蓋大腿関節面と内側関節面の軟骨下骨が露出している。軟骨細胞の死
軟骨細胞の死はアポトーシスといわれているもので活性酸素、特にOAの場合は一酸化窒素(nitric oxide: NO)が大きな役割を果たしています。NOはNO合成酵素によって産生されますが、OAの軟骨細胞ではNO合成酵素の発現が亢進し、NOが過剰に存在することが分かっています。産生されたNOは細胞内の様々なメカニズムを直接障害することによって細胞死を誘導します。実際、OA軟骨において細胞数の減少が報告されておりNOが原因の1つであると考えられています。 - 遺伝学的要因
池川らは、ゲノム科学の手法を駆使して日本人におけるOAの原因遺伝子の同定に成功しました。これはアスポリンといわれる軟骨特異的な細胞外基質蛋白で、その後の研究から軟骨細胞分化に必須なサイトカインであるTGF-βのレセプターへの結合を阻害することが判明しました。その結果、軟骨細胞の分化、基質産生が抑制され、ひいてはOAへ進行すると予測されます。アスポリン遺伝子の発現はOAの軟骨で著しく高いことがすでに証明されています。アスポリン遺伝子とOAとの相関解析では、アスポリン蛋白のN末端にあるアスパラギン酸の繰り返し回数と膝OAの発生頻度に関係があることが明らかにされました。14回のアスパラギン酸繰り返し配列を保有する者は膝OAになりやすく、逆に13回の繰り返し配列保有者はなりにくいことが判明しましたが、これは人種を超えた普遍的なものです。 - 力学的要因
OAの発症には既述の内因的要因のほかに外因的要因が強く関与しています。外因的要因として最も重要なのは力学的ストレスといわれており、患者さんの身体的特徴、職業、スポーツ活動性などが、軟骨に与える力学的ストレスと密接に関係しています。関節軟骨の代謝には適度な力学的ストレスが必要であることは実験的にも証明されていますが、これが過剰になると逆に軟骨変性を引き起こす要因となることも分かってきています。力学的ストレスが原因でOAへと進行する可能性のあるものは以下のとおりです。- 身体所見
体重、下肢アライメントの不良。 - 外傷(膝関節内)の既往
軟骨自体の損傷、靭帯損傷、半月板損傷。 - 職業、スポーツによるオーバーユース(使いすぎ)障害
外傷とは明らかに区別されるべきもので小さなストレスが繰り返し関節軟骨に加わる。 - 炎症性関節炎の既往
関節リウマチ、化膿性関節炎、骨壊死、結晶誘発性関節炎、滑膜性骨軟骨腫症などの疾患による軟骨の障害を基盤に変性が進行する。 - 隣接関節の影響
膝の場合、股関節や足関節の影響を受ける。脱臼性股関節症の進行期から末期では膝が外反しやすく、進行すると外側型OAとなる。
- 身体所見

