内視鏡的粘膜下層剥離術(ESD)とは
内視鏡を用いて消化管(主に食道・胃・十二指腸・大腸)の腫瘍を切除する方法の1つです。内視鏡を用いて腫瘍を切除する方法は1960年代に開発され、以降様々な方法が考案されてきました。しかし、従来の方法には技術的な限界があり、根治が期待できるものは小型で切除しやすい病変に限られていました。しかし内視鏡機器の進歩や技術の向上により、1990年代末に大型病変や潰瘍を伴う病変でも完全切除が期待できる方法が開発され、内視鏡的粘膜下層剥離術(Endoscopic Submucosal Dissection: ESD)と名付けられました。このESDは、臓器を温存したまま病変の切除が可能であるため、外科手術と比較して、患者さんの肉体的・精神的負担が軽く、在院日数の大幅な短縮や医療費の削減につながる優れた治療法であるといえます。
ESDの対象となる病変
ESDで切除可能なものは、あくまでも消化管内の病変だけです。したがって、すでにほかの部位(リンパ節など)への転移があると考えられるがんは、ESDの対象とはなりません。リンパ節転移の可能性がほとんどないと考えられるがんの条件は、臓器によって異なりますが、粘膜内に留まる初期のがんや粘膜下層にわずかに浸潤したがんの一部が対象となります。現在、食道がんや胃がん、大腸がんでは一般保険診療としてESDが行われています。また十二指腸腫瘍に対するESDも保険診療としては認められていますが、後述するように術後の偶発症のリスクが高いことが知られるようになり、当院を含めた限られた施設でのみ行われているのが現状です。
ESDの原理
病変の下の粘膜下層に、治療用の液体を注入して病変を持ち上げた後、周囲の粘膜を内視鏡専用の電気メスで切開し、露出した粘膜下層を少しずつ剥離することで病変を切除します(図1)。この方法により、粘膜下層の浅いところまでのがんであれば、病変の大きさや形に関係なく、ほぼ確実に一塊で切除することが可能となります。
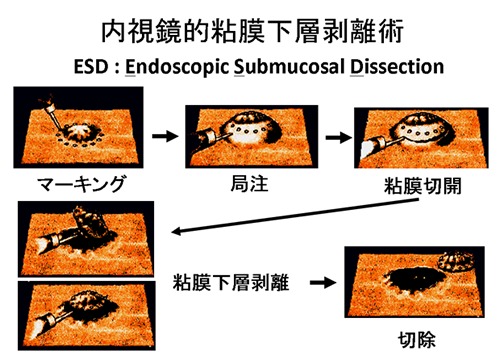
図1.内視鏡的粘膜仮想剥離術(ESD)
十二指腸腫瘍に対する内視鏡治療では、切除後の粘膜欠損部を縫い縮めることで術後の偶発症の予防を行っています。
ESDの治療風景
治療までの流れと結果の説明について
ご紹介いただいた医療機関からの診療情報をもとに、治療方針の決定に必要な検査を行います。精密な観察や実際の治療を想定した内視鏡の操作性を確認することでより安全、確実な治療につながります。 上述した検査の結果を、当部門のスタッフによるカンファレンスで十分に検討し、治療方針を決定いたします。初診時に再診外来(月曜・火曜・金曜の午後のいずれか)を予約しますので、再診外来にて治療方針を説明させていただきます。 一般的には、治療の前日に入院して頂き、治療後の様子をみて約1週間程度で退院となります。術中・術後とも基本的にはあまり痛みはありませんので、通常は全身麻酔ではなく、点滴に鎮静剤や鎮痛剤などを入れて軽く眠ったような状態で治療を進めます。術後は最短で翌日から流動食を開始することが可能で、経過が良好であれば長期の安静は必要ありません。切除した部分は人工的に潰瘍が形成されますが、それも2か月程度で治り、多くの場合は完全に元通りの生活に戻れます。
治療効果と危険性
以前であれば外科手術をしなければならなかった病変も、ESDの出現により手術を回避し、臓器を温存しつつ手術と同等の根治性を得ることが可能となりました。外科手術で見られるような術後の痛みや食生活の変化などはほとんどなく、かつ手術を受けたのと同等の効果が期待できるこの治療は、より負担の少ない治療法として患者さんに大きな福音をもたらしたといえます。しかし、多くの利点を有する一方で、ESDは高度の内視鏡技術を必要とし、かつ従来の内視鏡治療法に比べて治療に伴う出血や穿孔(消化管に穴があくこと)の危険性が高いことも事実です。また、非常に大きな病変を切除した場合には、消化管が狭くなってしまい、頻回の拡張術が必要になることもあります。したがって、この治療に適しているかどうか専門的な立場で十分に検討した上で、患者さんやご家族へ治療の内容や治療に伴う危険性などを説明させていただきます。最終的に、治療の有用性と危険性のバランスを考えて、外科手術にするかESDにするか、患者さんご自身に納得してもらった上で選択してもらうことが重要となります。
当院での治療の現状
当院では内視鏡に携わる多くの医師が、精力的にESDを行っております。特に十二指腸においては、壁が非常に薄く切除自体に高度な内視鏡技術が必要である上に、膵液や胆汁などの消化液に暴露されることにより術後に出血や穿孔などの偶発症を起こすリスクが極めて高いため、一般の施設ではほとんどESDは行われていません。しかし、当部門では独自の工夫により安全性を確保しつつESDも含めて積極的に治療を行っており、極めて良好な成績をあげています(図2)。また、治療難易度の高い症例や大型で長時間の処置が予測される症例に対しては、手術室にて全身麻酔下にESDを行ったり、術中術後に適切なマネージメントを行うことで安全かつ確実に治療できるよう万全の体制を整えております。ESDの開発から携わってきた矢作教授のもとには、全国各地から多くの患者さんが紹介されて来院し、治療を受けておられます。
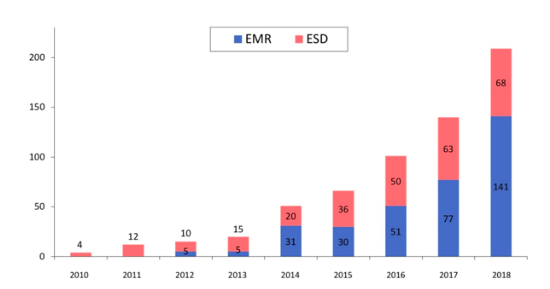
図2.当部門での十二指腸内視鏡治療の件数の推移
最後に
ESDをはじめとする内視鏡治療は身体への負担がより少ない(低侵襲)という意味で、理想的な治療法の一つであるといえます。我々は内視鏡を通じてこのような理想的な医療を患者さんに提供すべく、日々の診療・研究に携わっております。内視鏡治療に関するご相談は、ご予約の上で外来を受診してください。

腫瘍センター 低侵襲療法研究開発部門において治療に携わっているスタッフ
関連リンク
執筆:加藤元彦
最終更新日:2019年12月3日
記事作成日:2011年10月1日