血液浄化療法とは
血液浄化とは血液中に溜まった有害な物質などを除去する治療法ですが、最も一般的に行われているのは血液透析療法です。日本で血液透析療法が実際の医療に使われるようになり、腎不全患者さんの寿命を延ばせるようになったのは1968年で、それから50年以上が経過しています。慶應義塾大学病院も初期から日本の透析医療を支えた施設の1つです。当時全国で200名ほどであった透析患者さんも現在では30万人を超えています。
透析療法には大きく分けて血液透析と腹膜透析の2種類がありますが、ほとんどの方は血液透析療法を受けています。これは本来腎臓が尿として体外に出す血液中の老廃物や水分を、血液そのものを身体の外に取り出して濾過することで廃棄し、きれいになった血液を身体の中に戻すという治療法です(図1)。
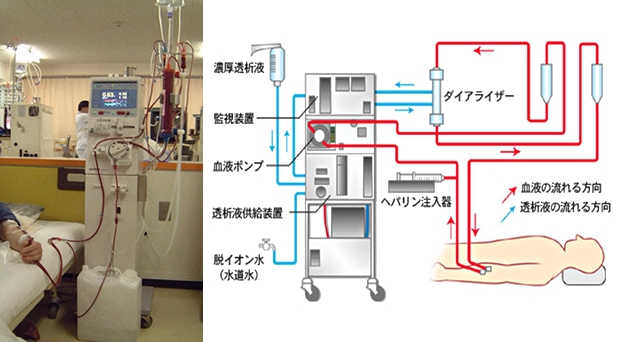
図1.透析回路図
初期には血液透析に使う機器も手作りで、前の晩に医師がせっせと準備をしていたようです。また透析療法自体も完成度が低く、治療そのものが上手くいかなかったり、上手くいってもあまり寿命を延ばすことができなかったようです。しかし透析膜の作成技術や機器の進歩、様々な薬剤の開発により1970年代にはほぼ現在行われているシステムが完成し、安全な治療法として透析患者さんの寿命を大幅に延ばすことができるようになりました。現在当院で週3回の治療を行っている方の中には30年以上透析を続けている方もいらっしゃいます。しかし当院では長生きできるような特別な透析治療を行っているわけではありません。これは透析療法の1つの特徴なのですが、現在行われている血液透析療法は世界的におおむね均一化されており、特に我が国では全国どこへ行ってもほぼ同じ内容の透析を受けることができます。また我が国の血液透析療法はいろいろな点で国際的にもトップレベルであり、日本が世界をリードできる数少ない分野です。
血液透析療法を受ける患者さんは生涯にわたって、平均週3回の通院が必要になるため、1級の身体障害者と認定されます。現在の血液透析療法は以前に比べて安全に、効率よくできるようになりましたが、まだまだ患者さんにとっては日常生活が制限されます。この制限を少しでも取り除くことができるように私たちも研究活動を続けています。
「人工腎臓」を安心して使うためのチーム医療
透析療法にはたくさんの職種のスタッフが参加するためにチーム医療のモデルといわれています。私たち血液浄化・透析センターでは専任医師4名に加え、腎臓内科、泌尿器科の医師も治療に参加しています。医師は患者さん個々の病態に合わせて血液透析の時間や方法を決定するほか、毎回の透析を始めるときに血管に針を刺し透析の機器と身体を接続します。3~4時間の透析をする間は4~5名の看護師が交代で監視し、血液透析を安全に行うため常に注意を払っています。また長期間にわたって透析を続けるにあたり、身体だけではなく精神的な面や生活支援の面からもサポートしています。血液透析療法では多くの機器が使用されますが、この機器の操作やメインテナンス、1回に200リットルも使用する透析液の管理を担当する臨床工学技士も看護師と連携しながら患者さんの治療に参加しています。さらに透析室の環境を整備するナースアシスタントや事務担当者なども大切なスタッフです。それぞれの職種のスタッフが専門性を生かしながら協力して、安全な治療を行っています。
図2.血液浄化・透析センター
透析以外の血液浄化療法
血液中に様々な物質が溜まることが原因で発症する疾患では血液浄化が非常に有効な治療法になります。血液透析療法と同じ原理で身体の外に血液を取り出して、特殊なフィルターを通すことで血液の成分をダイナミックに変えてしまいます。重症筋無力症などの神経疾患、天疱瘡・類天疱瘡などに対して免疫吸着療法や血漿交換療法を行います。また救急外来に搬送された薬物中毒の患者さんに対して最も効率よく薬物を除去するほか、低体温症に対して身体を温めることもできます。また血球成分の一つである白血球が大腸の粘膜内で過剰に活性化する潰瘍性大腸炎やクローン病には白血球除去療法が行われます。

血液浄化・透析センタースタッフ
関連リンク
文責:血液浄化・透析センター![]()
執筆:吉田理
最終更新日:2024年5月31日
記事作成日:2012年3月1日