はじめに
肝不全とは、肝臓の機能が低下し、正常な代謝や解毒が行えなくなる状態です。肝硬変とは、肝臓に慢性的な炎症が起こり、肝臓の線維化が進行した状態です。これらは薬剤性肝障害、自己免疫性肝炎、アルコール性肝炎、非アルコール性脂肪性肝炎、C型肝炎、B型肝炎、原発性胆汁性胆管炎、原発性硬化性胆管炎、胆道閉鎖症などが原因で発症します。
日本では肝臓病(がんを除く)が原因で亡くなる患者さんが1年間に2万人以上います。また、40~69歳では肝疾患は死因の5位以内に入っています(表1)(令和4年(2022)人口動態統計月報年計(概数)の概況![]() (厚生労働省ホームページ))。
(厚生労働省ホームページ))。
表1.年齢別の死因

肝不全や肝硬変の治療は、原因となっている疾患の治療が第一です。しかし、原因疾患の治療が奏功しない場合や治癒しない場合は、肝移植が唯一の治療法となることがあります。
レシピエントとドナー
肝臓が悪くなって移植を受ける患者さんをレシピエントと呼びます。レシピエントに臓器を提供する人をドナーと呼びます。肝移植のドナーは、生体ドナーと脳死ドナーに分けることができます。
生体ドナーになれる人は、レシピエントの親族で、自発的に臓器提供の意思を示した人です。生体肝移植のドナー手術では肝臓の一部を切除して、レシピエントに提供します。肝臓の大きさは数か月で元通りの大きさになり、通常の生活に戻ることができます。
脳死とは、全脳の機能が停止して、元には戻らない状態をいいます。脳死になってしまったドナーの方から臓器を移植するのが脳死移植です。脳死移植は、以前は非常に少なかったのですが、最近ではその数が増えています。
日本の肝移植の現状
日本では1年間に約400人の患者さんが肝移植を受けています(図1)。肝臓病が原因で亡くなる患者さんの数と比べると圧倒的に少ないです。肝移植を受けた患者数はほかの国と比べても少ないです。これにはいろいろな理由があると思いますが、医療者から肝移植を提示する機会が少ないこと、患者さんが肝移植についてあまり知らないことなどが原因のひとつかもしれません。
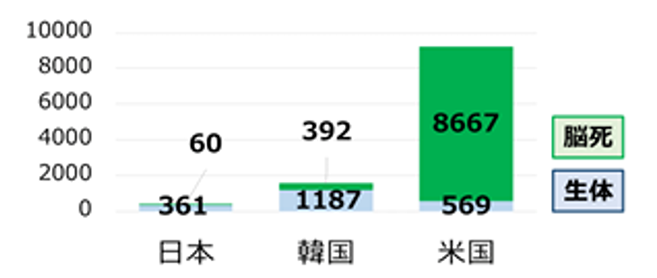
図1.1年間あたりの肝移植件数
生体肝移植を受けた患者さんの生存率は1年86%、5年79%、10年74%、脳死肝移植を受けた患者さんの生存率は1年89%、5年83%、10年76%です(図2)(日本肝移植学会:肝移植症例登録報告. 移植2022. p221-237)。肝移植以外に長生きできる方法がない患者さんにとっては唯一の希望となる治療法です。
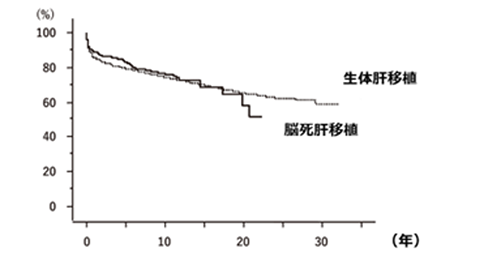
図2.肝移植後の生存率
(肝移植症例登録報告(日本肝移植学会)より引用し改変)
慶應義塾大学病院の取り組み
慶應義塾大学病院では1995年から肝移植を始めて、2023年6月までにのべ370人の患者さんが肝移植を受けました。このうち、生体肝移植が321人、脳死肝移植が49人でした。生存率は1年89%、5年83%、10年81%です。
チーム医療
私たちはチーム医療を持ち味としています。外科だけでなく、内科、麻酔科、リハビリテーション科、精神・神経科、看護師、薬剤師などの様々な専門職が協力して患者さんの治療やケアを行っています。手術前の準備、手術中、手術後の回復期、退院後の外来にわたってチームで診ていきます。私たちのチーム医療の特徴は、以下の通りです。
- 患者さんのことをよく知るために、患者さんやご家族と積極的にコミュニケーションをとります。
- 患者さんの治療やケアについて、チームメンバーと常に話し合い、意見を共有しています。

臓器移植センタースタッフ
腹腔鏡ドナー手術
腹腔鏡による移植用部分肝採取術(外側区域グラフト)は2022年4月に保険収載されました。当院では2022年8月から本術式を導入し、良好な成績を収めています。
腹腔鏡手術の利点は、(1)傷が小さいこと、(2)腹腔内の臓器が空気にさらされないこと、(3)カメラの拡大視効果で精緻な操作が可能なこと、などが挙げられます。
当院ではいち早く腹腔鏡下手術を導入していました。これまでに施行した腹腔鏡下肝切除術の経験を生かして、腹腔鏡下でのドナー肝採取術をスムーズに導入することができました。
さいごに
肝移植は専門の施設でしか受けることができない医療です。また、肝移植が適切かどうかの判断が難しい場合も多くあります。気になることがありましたら、ぜひご連絡をください。
関連リンク
文責:一般・消化器外科![]()
執筆:長谷川康
最終更新日:2023年12月13日
記事作成日:2017年1月1日