概要
経鼻内視鏡頭蓋底手術とは、鼻孔から内視鏡と器具を挿入し、頭蓋底の腫瘍を取り除く低侵襲な術式(体に負担がかからない術式)です。手術操作は鼻孔から行いますので、基本的には顔や頭の皮膚に傷は残りません。脳への影響が最小限であること、術後の回復が早いことも長所です。また従来の顕微鏡では死角となっていた部位も内視鏡で見えるようになり、より根治的な手術が可能となりました(図1)。
10年前には想像すらできなかった手術が、ハード(内視鏡やナビゲーションなど)とソフト(手術手技やチーム医療)両面の進化によって現実のものとなりました。
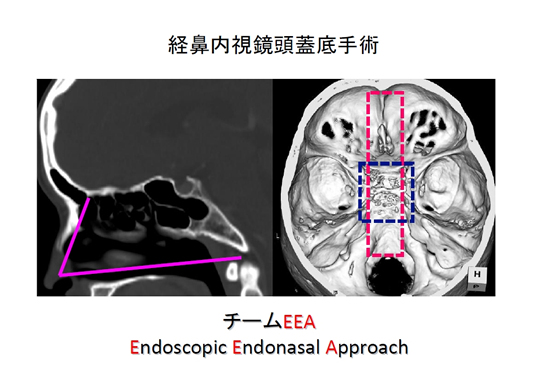
図1.経鼻内視鏡頭蓋底手術のCT図
対象疾患
腫瘍や外傷性疾患など、頭蓋底領域のさまざまな疾患が対象となります。鼻孔からのアプローチですので、頭蓋底の前方で正中付近の疾患が主な対象となります。
下垂体腫瘍(下垂体腺腫)、頭蓋咽頭腫、傍鞍部髄膜腫、脊索腫、ラトケ嚢胞、髄膜瘤、コレステリン肉芽腫、鼻腔腫瘍、副鼻腔腫瘍(篩骨洞腫瘍、蝶形骨洞腫瘍)、副鼻腔乳頭腫、嗅神経芽細胞腫、髄液漏、視神経管骨折などが対象疾患です。
慶應義塾大学病院の経鼻内視鏡手術の特色
耳鼻咽喉科と脳神経外科とのチーム手術
基本的に鼻内の操作は耳鼻咽喉科医![]() が行い、頭蓋内の操作は脳神経外科医
が行い、頭蓋内の操作は脳神経外科医![]() が行います。特に本手術では内視鏡操作が重要です。手術の進行に合わせて常に明瞭な手術野を確保し、また手術操作を中断することなく出血などの状況に即座に対応するためには耳鼻咽喉科医と脳神経外科医が共同で手術することが必要不可欠です。耳鼻咽喉科医と脳神経外科医の知識と経験を融合することが、手術時間の短縮および安全性の向上につながっています(図2)。
が行います。特に本手術では内視鏡操作が重要です。手術の進行に合わせて常に明瞭な手術野を確保し、また手術操作を中断することなく出血などの状況に即座に対応するためには耳鼻咽喉科医と脳神経外科医が共同で手術することが必要不可欠です。耳鼻咽喉科医と脳神経外科医の知識と経験を融合することが、手術時間の短縮および安全性の向上につながっています(図2)。
図2.経鼻内視鏡頭蓋底手術の様子(動画)
有茎鼻中隔粘膜弁による頭蓋底再建
頭蓋底の腫瘍を取り除いた後に最も問題になるのは、切除した頭蓋底を再建し頭蓋内と鼻内とを遮断することです。頭蓋底の再建には筋膜(大腿部の筋肉を包む膜など)や腹部から採取した脂肪などを使用します。最も重要な役割を果たすのは鼻中隔粘膜弁です。血流のある粘膜弁を頭蓋底に密着させることで確実な再建ができます。
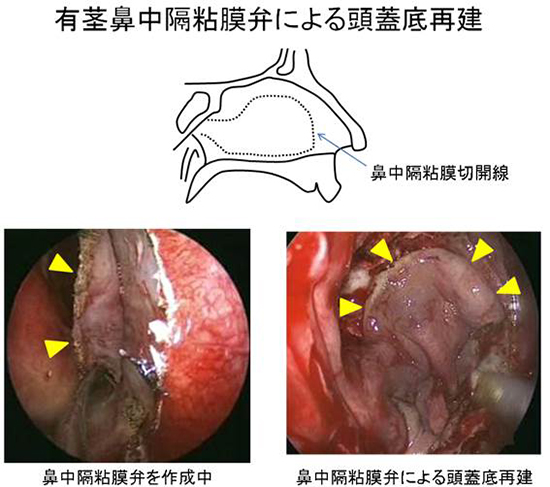
図3.有茎鼻中隔粘膜弁による頭蓋底再建
手術方法
手術に用いる内視鏡は直径4mm、長さ18cmで、光源装置とビデオカメラ(ハイビジョン画質)に接続されます。手術野はテレビモニターに映し出されることで明るくかつ拡大されるので精細な手術操作が可能になります。
まず耳鼻科医が内視鏡下に鼻副鼻腔の粘膜や骨を切除し、鼻孔から腫瘍近くを最短距離で結ぶ"トンネル"をつくります。その後、耳鼻科医は内視鏡操作に専念し、脳外科医は"トンネル"を介して、吸引管や器具を入れて手術を続けます。多くの場合、腫瘍付近の頭蓋底骨を削り、硬膜を切開し、腫瘍を摘出します。脳脊髄液が漏れた場合は、脂肪や筋膜などを充填して漏れを止めます。さらに頭蓋底の欠損部を鼻中隔の粘膜弁で塞ぐこともあります。最後に副鼻腔をスポンジやガーゼ、バルーンでパッキングし、再建に用いた材料をしっかり固定し手術を終えます。
バルーンやガーゼなど鼻内のパッキングはおよそ1週間後に抜きます。入院期間は腫瘍の種類や進展範囲によって異なりますが、10~15日程度です。退院後も鼻内には痂皮がしばらく付着しますので、定期的に鼻内の清掃が必要になります。約4カ月で鼻内の傷は完全に治ります。
以下に、従来は開頭手術が必要であった方、あるいは摘出が極めて困難であった方が、経鼻内視鏡手術によって腫瘍が全摘(あるいはほぼ全摘)された写真を示します。
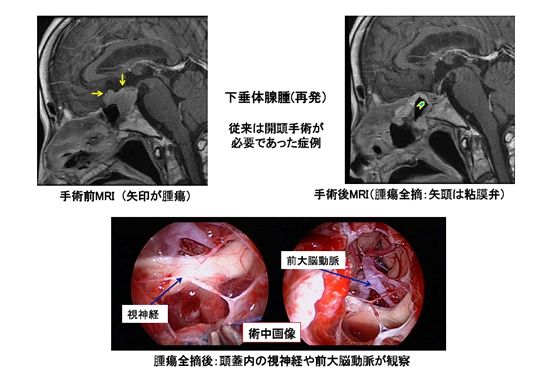
図4.下垂体腺腫を再発した例
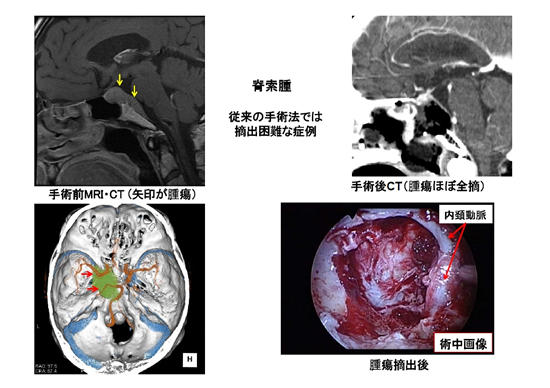
図5.脊索腫の例
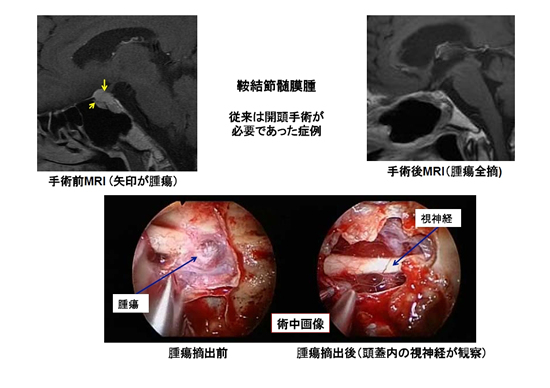
図6.鞍結節髄膜腫の例
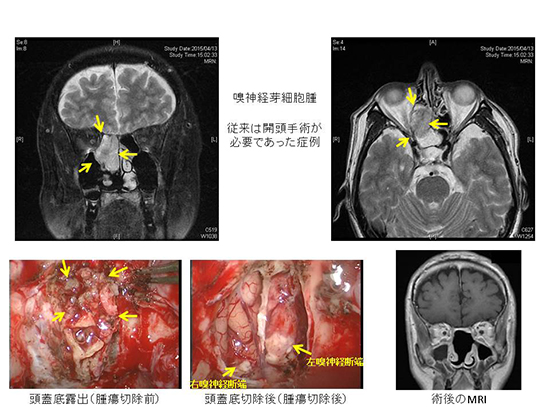
図7.嗅神経芽細胞腫の例
慶應義塾大学病院の取り組み
経鼻内視鏡頭蓋底手術は革新的な低侵襲手術として急速に発展してきました。頭蓋底は脳神経外科と耳鼻咽喉科の境界領域ですから、より良い手術を行うためには診療科の枠を超えてチームで取り組む必要があります。私たちは、この手術のパイオニアである米国ピッツバーグ大学![]() から、テクニックはもちろんチーム医療全般について学んできました。慶應義塾大学病院では2008年秋から本格的にこの手術を始めましたが、鼻の中が狭い患者さんや再発腫瘍の患者さんに対しても、私たちの手術が安全で有効であることを示してきました。2016年9月現在、我々のチームで行った本手術は373件となっています。
から、テクニックはもちろんチーム医療全般について学んできました。慶應義塾大学病院では2008年秋から本格的にこの手術を始めましたが、鼻の中が狭い患者さんや再発腫瘍の患者さんに対しても、私たちの手術が安全で有効であることを示してきました。2016年9月現在、我々のチームで行った本手術は373件となっています。
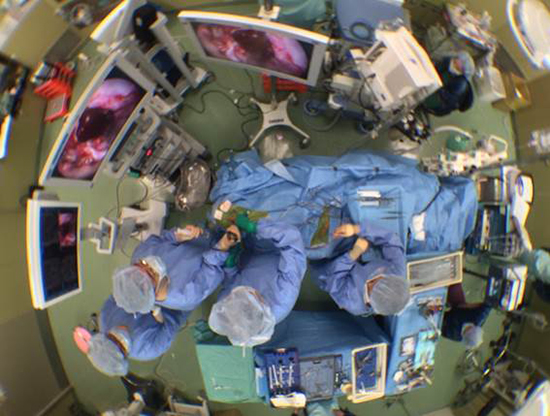
図8.経鼻内視鏡頭蓋底手術中の俯瞰図
最後に
ほとんどの患者さんは病気が発見された後に、私たちの外来を紹介受診されます。脳神経外科![]() と耳鼻咽喉科
と耳鼻咽喉科![]() が互いに連絡を取りながら手術日を調整し、細かな術式を検討します。
が互いに連絡を取りながら手術日を調整し、細かな術式を検討します。
上述の対象疾患が発見されて手術を迷われている患者さんは、ぜひ画像や診療情報提供書(紹介状)をお持ちになって、当院の脳神経外科 (担当:戸田正博)もしくは耳鼻咽喉科 (担当:小澤宏之)の外来を受診して下さい。時間をかけて説明を聞きたいという患者さんは、セカンドオピニオン外来![]() の受診をお勧めします。
の受診をお勧めします。
関連リンク
執筆:内視鏡下頭蓋底手術チーム
最終更新日:2016年12月1日
記事作成日:2010年12月1日