概要
巨細胞性動脈炎は、大動脈またはその主要な枝に起こる肉芽腫性動脈炎で、側頭動脈という頭の外側にある動脈がしばしば傷害されることから、別名、側頭動脈炎とも呼ばれます。若年者に発症する高安動脈炎とは対照的に、通常50歳以上の人に発症し、平均年齢は71.5歳です。主に首、肩や太もも、臀部の筋肉が痛くなるリウマチ性多発筋痛症が約50%に併発するといわれています。男女比は1:1.7とやや女性に多く、遺伝素因としてHLA−DRB1*04の関連が知られます。北米由来の白人に多くアジア人に少ないといわれていましたが、国内の患者が増加しています。
症状
全身症状
倦怠感や食欲低下、体重減少、発熱があります。半分以上の人に発熱がみられますが微熱といわれており、15%程度に39℃を超える高熱が出ます。約10%の人は、これらの全身症状と採血上の炎症反応上昇のみを呈します。
頭痛
3分の2程度の患者さんに、新たに発症した頭痛がみられます。特徴は拍動性・片側性の側頭部痛で、夜間に悪化しやすいことが知られています。また、側頭部に拡張した側頭動脈がみられます(図1)。そのほか、前頭部や頭全体の痛みを訴える人もいます。寛解(症状が落ち着いて安定した状態)、増悪(症状の悪化)を繰り返しながら徐々に痛みの程度としては強くなることが多いです。
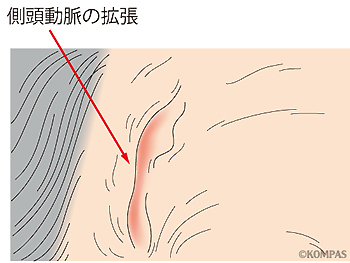
図1.側頭動脈の拡張
咀嚼時の顎の痛み
2分の1程度の患者さんには、新たに発症した咀嚼時の顎の痛みがみられます、巨細胞性動脈炎に特徴的な症状の1つといわれています。
眼症状、視力障害
虚血性視神経症が主な病態とされており、一過性黒内障と呼ばれる一時的に目の前が真っ暗になる症状を自覚する人もいます。巨細胞性動脈炎の10~15%に視力障害がみられるといわれており、失明する患者さんもいるため、注意が必要です。
リウマチ性多発筋痛症を合併した場合の症状
巨細胞性動脈炎の患者さんの30~50%にリウマチ性多発筋痛症を、リウマチ性多発筋痛症の10~20%に巨細胞性動脈炎が合併するといわれています。リウマチ性多発筋痛症の症状としては、朝のこわばりが1時間以上続くといわれています。肩や臀部の周囲のこわばりのため、ベッドからの起き上がり、着衣といった動作が難しくなります。また、痛みが出る部位としては、肩周囲が70~95%に、臀部や首周囲が50~70%の患者さんにみられ、一般的には筋痛として自覚されます。この痛みの結果、関節が動く範囲が狭まることがあります。
大動脈とその分枝の病変
巨細胞性動脈炎の約半数に大動脈・総頸動脈・鎖骨下動脈など頭蓋領域外へおよぶ大血管型巨細胞性動脈炎があることが知られ、その結果として、上肢の運動時の痛み、大動脈瘤、大動脈解離がみられることがあります。また、内頸動脈や椎骨動脈の病変では、一過性の脳虚血、めまい、難聴、脳梗塞を来すこともあります。
診断
発症年齢、採血での炎症反応が高いこと、動脈生検・画像評価での血管炎の証明、リウマチ性多発筋痛症の合併などを総合的に組み合わせて診断します。
発症年齢
比較的に高齢発症であるのが本疾患の特徴であることから、50歳未満での発症はほとんどありません。
側頭動脈生検
巨細胞性動脈炎診断のgold standardで、通常血管炎の異常がある部分が連続していないため、検査の感度を保証するために側頭動脈の2cm以上を採取することが推奨されます。特に、新しく発症した咀嚼時痛がある場合に検査の陽性率が約80%と高くなることが知られています。
病理像の特徴は血管周囲の肉芽腫形成・リンパ球浸潤と弾性板(血管壁を構成する線維)の破壊像です。
画像評価
大血管の血管炎の評価に、MRI(MRA)、PET-CTなどを組み合わせて評価します。PET-CTは自費検査となるため高額でしたが、2018年4月の改定で高安動脈炎または巨細胞性動脈炎と診断された患者さんを対象とした場合に限り保険適用として認められました。
また、側頭動脈の炎症の評価法としてエコー検査がありますが、病気の初期の変化は捉え難いことがあるため必要ならば側頭動脈生検と組み合わせての評価が大切です。
診断基準
本疾患の診断基準は存在せず、除外診断が基本です。
診断の参考として、臨床研究のために作られた下記の国際分類基準が用いられます。先に挙げた症状を来すようなほかの疾患を除外する必要がありますので、疑われる場合には専門医の下での評価が重要です。
・アメリカリウマチ学会巨細胞性動脈炎分類基準
- 発症年齢≧50歳
- 新しく発症した頭痛
- 側頭動脈の圧痛、あるいは、動脈硬化症とは無関係に起こった脈拍の減弱
- 赤血球沈降反応>50mm/時
- 浅側頭動脈生検で、血管炎を認める
・2022年ACR/EULARによる巨細胞性動脈炎の分類基準![]()
治療
基本的に副腎皮質ステロイドホルモンで治療します。一般的には、プレドニゾロンと呼ばれるステロイド製剤を30~60mg/日で開始します。早期からのステロイド治療は重要で、状況を確認しながら1週間程度毎に、半年程度かけて減量・中止します。治療抵抗性や再発例にはインターロイキン6(IL-6)受容体抗体であるトシリズマブ(商品名:アクテムラ® 162 mg/週)を併用します。免疫抑制剤の使用機会は生物学的製剤の保険適用によって減っていますが、治療抵抗性例、副作用によりステロイドおよび生物学的製剤継続が困難な症例で考慮します。虚血性視神経症を含めた脳血管障害のリスクが高い場合に抗血小板剤(低用量アスピリン)を併用します。治療後の経過は比較的良好ですが、定期的な画像検査による経過観察が必要です。
生活上の注意
副腎皮質ステロイドは、本来自分の体で作られているホルモンです。したがって自己判断でステロイドを減らしたり、中止したりすると病気を悪化させる可能性があるばかりか、体の中にステロイドホルモンが枯渇した状態を招き、命の危機にかかわることもあります。主治医の先生の指導を守って治療を継続してください。
慶應義塾大学病院での取り組み
慶應義塾大学病院では難治性側頭動脈炎合併例等、複雑な症例の治療法などの多くの治療実績があります。また、難病に対する原因究明、診療の発展に日夜努力を続けています。
さらに詳しく知りたい方へ
- 巨細胞性動脈炎
 (難病情報センター)
(難病情報センター)
- リウマチ情報センター
 (日本リウマチ財団)
(日本リウマチ財団)
- 慶應義塾大学医学部リウマチ・膠原病内科

文責:
リウマチ・膠原病内科![]()
最終更新日:2024年8月9日