概要
口腔腫瘍は、他の臓器と同様に大きく良性腫瘍と悪性腫瘍(口腔がん)に分けられます。それぞれの腫瘍は、さらに発生する部位や由来となる組織の種類(組織型)によって細かく分類されますが、これらの種類によって治療法や治療後の見通しが異なります。
良性腫瘍には、主に顎骨に生じる歯原性腫瘍と、主に軟組織に生じる非歯原性腫瘍があります。歯原性腫瘍は歯に由来する腫瘍で、エナメル上皮腫、角化嚢胞性歯原性腫瘍(かくかのうほうせいしげんせいしゅよう)、歯牙腫、セメント質腫などが代表的です。非歯原性腫瘍には乳頭腫、線維腫、血管腫、リンパ管腫などが挙げられます。他に顎下腺、舌下腺、小唾液腺といった唾液をつくる組織(=唾液腺)にできる腫瘍として、多形性腺腫、腺リンパ腫などがあります。良性腫瘍は再発が少なく転移もしないため、生命に影響を及ぼすことはほとんどないのですが、まれに悪性化する場合もあります。
一方、悪性腫瘍である口腔がん(図1)は、当然ながら生命に関わる重大な疾患であり、再発や転移の可能性があります。口腔からは首のリンパ節や肺などに転移を起こすことがあります。口腔がんは発生する部位によって分類され、舌にできる舌がん、歯茎にできる歯肉がん、舌と歯茎の間にできる口底がん、頬の内側にできる頬粘膜がん、口の天井にできる口蓋がん、唇にできる口唇がんなどがあります。このうち、舌がんが最も多く、次いで歯肉がん、口底がん、頬粘膜がんと続きます。また、口腔がんは組織型により癌腫(がんしゅ)と肉腫(にくしゅ)に分類されますが、他の頭頸部がんと同様、そのほとんどは癌腫のひとつである扁平上皮がん(へんぺいじょうひがん)です。その他、癌腫には唾液腺に生じる腺様嚢胞がん(せんようのうほうがん)や粘表皮がん、腺がんなどがあり、肉腫では、顎骨に生じる骨肉腫が代表的です。また、全身性の悪性腫瘍である悪性リンパ腫や多発性骨髄腫が口腔内に発生することもあります。
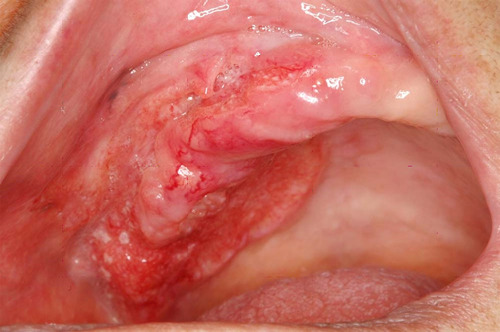
図1.口腔がん
症状
良性腫瘍の患者さんは、多くの場合自覚症状がありません。特に顎骨にできるものは大きくなるまで気がつかず、細菌感染による痛みや腫れによって初めて自覚することがあります。また、歯科治療中にX線写真で偶然発見されることもあります。粘膜にできるものは肉眼的に発見しやすいため、比較的早期にみつかることが多いと言えます。
悪性腫瘍の患者さんに多い症状は以下の通りです。
- 口内炎や白斑がなかなか治らない。
- 歯がぐらぐらし、よく出血する。歯が自然に抜けた。
- 義歯が入りにくい。義歯が当たって歯肉が痛い。
- 口が開きにくい。物が飲み込みにくい。
- 顔、唇、顎が腫れてきた。
- 唇や舌がしびれる。
特に痛みやしこりを伴う白斑や口内炎が2週間以上消失しない場合は、専門機関にて精査してもらうことをお勧めいたします。
診断
- 問診、視診、触診など
受診までの経過を十分お聞きした上で、口腔内を診察し、腫瘍の状態を確かめます。大きさや固さ、深さなどを調べるため、直接指で腫瘍に触れます。同時に首のリンパ節の状態も触診します。また、初診時の腫瘍の状態を記録するために口腔内外の写真を撮影します。顎骨腫瘍の場合は、腫瘍に近接する歯の検査を行うこともあります。また、治療に影響のある基礎疾患やアレルギーの有無を問診します。 - 画像検査、血液検査
CTやMRI、超音波検査を行い、腫瘍の正確な位置や大きさ、頸部リンパ節転移の有無などの情報を得ます。血液検査にて出血傾向や基礎疾患の有無を調べます。特定の腫瘍が血液中に分泌する物質である腫瘍マーカーも血液検査で行う検査のひとつです。
病理組織検査後にはPET-CTを撮影し、遠隔転移や 重複がん(同時に体の2か所以上にがんが発生すること)の有無など、全身の検索をします。また、口腔がんでは、咽頭や食道の重複がんの頻度が高いことが知られており、上部消化管内視鏡(胃カメラ)での精査を行います。 - 病理組織学的検査(生検、細胞診)
上記の検査で診断が確定することは少なく、確定診断をするには、腫瘍の一部を採取して顕微鏡下で調べる生検という検査が必要になります。生検の際には、腫瘍の範囲を知る補助的な手段としてヨード染色を併用します。何らかの理由で生検が行いにくい場合は、擦過(こすり取ること)や針吸引などでごくわずかの組織を採取する細胞診という検査を行うこともあります。また、小さな腫瘍の場合は、切除生検といって生検を兼ねて切除することもあります。
検査の詳細については、口腔腫瘍検査(こうくうしゅようけんさ)をご覧ください。
治療
良性腫瘍のほとんどは手術の対象となります。小さな腫瘍であれば局所麻酔での手術が可能ですが、腫瘍の大きさやできた場所によっては全身麻酔が必要となります。エナメル上皮腫などの一部の顎骨腫瘍では、顎骨の切除が必要となることもあり、大きなものではチタンプレートや骨移植による再建手術を行うこともあります。また、骨腫、セメント質腫、血管腫、リンパ管腫などでは、ある一定の大きさまで増殖するとそれ以上大きくならないものがあり、手術を行わず経過を観察することもあります。
口腔がんに対する治療法としては、手術療法、放射線療法、化学療法(抗がん剤・分子標的薬)などがあります。がんの種類や悪性度、進行度(病期)などから、これらの治療法を組み合わせて最良の治療法を選択します。口腔がんで最も多い扁平上皮がんの場合、初期では手術療法が中心となりますが、機能温存の点から組織内照射という特殊な放射線治療を行う施設もあります。 また、進行したものでは、それぞれの治療法を組み合わせた集学的治療法が行われます。手術を行った後に化学放射線療法を行うのが一般的です。2013年からは、がんに関わる特定分子だけを狙い撃ちできる分子標的薬も保険適用となりました。
唾液腺に生じる腺様嚢胞癌や粘表皮がんでは、治療効果が確実な手術療法が中心となります。腺様嚢胞がんは非常に経過が長いので、10年以上に渡る経過観察が必要となります。骨肉腫の場合は、手術で原発腫瘍を切除するだけでは不十分で、目に見えない微少転移を防ぐことが重要です。このため、化学療法と手術療法の組み合わせが標準治療となります。
慶應義塾大学病院での取り組み
当科では、安全で精度の高い治療のみならず、口腔機能および整容面での回復に努めるため、科内や関連各科と協力した集学的治療を行っています。また、患者さんの症状に応じて当科で可能な治療法を全てご説明した上で、それぞれのメリット、デメリットをご理解いただき、ご自身にあった治療法を選択していただいています。
総合病院の利点を生かした専門各科との連携、集学的治療
- 腫瘍の種類や骨浸潤の有無によりますが、放射線診断科、放射線治療・核医学科との連携により、超選択的動注化学療法と放射線治療との併用療法を行っています。超選択的動注化学療法とは、腫瘍の栄養動脈に直接カテーテルを挿入し、腫瘍に選択的に抗がん剤を注入する方法で、従来の静注化学療法に比べて高い治療効果が得られます。
- 病理診断部の協力を得て、術中に悪性細胞の有無を調べる迅速病理検査を行い、より精度の高い切除を行っています。また、切除標本を病理組織学的、分子生物学的に検討し、病態の評価や後治療の決定に役立てています。
- 病気の進行がさらにすすんだ患者さんの場合、耳鼻咽喉科、形成外科との連携により拡大手術や口腔再建を行い、インプラントや顎補綴にて顎口腔機能の回復を図っています。高度の摂食・嚥下障害に対してはリハビリテーション科に依頼し、より専門的な機能評価、機能訓練を行っています。
- より安全な医療の提供を心がけ、糖尿病、高血圧などの基礎疾患を有する患者さんは、当院の専門各科に照会し、連携して治療を行います。
低侵襲治療
- ラジオ波メス、レーザーメスを用いて出血量の低減と手術侵襲の軽減を図っています。部分的な切除の場合はコラーゲン製人工粘膜を創部に使用することにより、疼痛軽減や変形治癒の防止、機能の温存に努めています。
- 2cm以下の血管腫の場合は、創部の変形や機能障害を防ぐためにレーザーによる光凝固療法を行っています。
- 光造形骨立体モデルやナビゲーション手術支援システムを用いて、安全性の向上、手術時間の短縮を図っています。光造形骨立体モデルとは、CTから作製する実物大の顎骨模型(図2)のことで、切除範囲の設定や再建プレートの屈曲に役立ちます。

図2.光造形骨立体モデル
特殊補綴(ほてつ)外来との連携
- 歯科と口腔外科がひとつの科である利点を生かし、特殊補綴外来とのチームアプローチにより、機能および審美性を考慮した腫瘍治療を行います。保護プレートや即時義歯、インプラント義歯の積極的な応用を行っています。
先進医療
- インプラント治療は、チタン製の人工歯根(デンタルインプラント)を用いた咬合の再建法で、腫瘍切除後の機能および審美性の回復に極めて有効です(図3)。腫瘍切除範囲が上顎、あるいは下顎全体の3分の1を超える場合、保険適用の可能性が高く、治療費が軽減されます
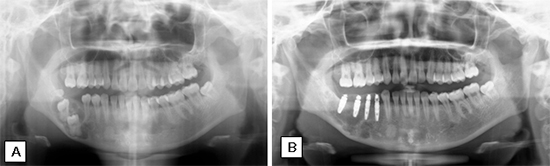
図3.インプラントを応用した咬合再建治療(A:術前、B:術後)
文責:
歯科・口腔外科![]()
最終更新日:2017年2月27日