概要
- 腸管の交通が全く遮断された閉鎖症と、内腔は交通しているが細くなってしまっている狭窄症とがあります。
- 胎児期に母体羊水が多いことで気づくことがあります。
- 新生児期に腹部膨満および黄金色(時間が経つと濃緑色)の胆汁が混ざった液を嘔吐します。嘔吐は閉塞部が肛門に近い方であるほど遅れて出現します。ほとんどは生後24時間に出現します。
- 狭窄例は少なく95%以上が閉鎖症です。
病因
- 胎生期(お腹にいる時期)に腸が捻転したり、腸重積などにより腸管への血流が障害された結果、腸が腐ったり腹膜炎を起こすことで、小腸閉鎖に陥る血行障害説が有力です。
- 発生頻度
- 小腸閉塞症は4,000~5,000人に1人の割合で発生します。
- 十二指腸は 6,000~10,000人、結腸は40,000~60,000人に1人の割合といわれています。
- 男女差はなく、低出生体重児に高頻度に発生します。十二指腸閉塞では心臓やほかの消化管奇形を合併しやすく、特にダウン症は30%程度といわれています。一方、他の腸管閉塞症は十二指腸閉塞とは異なり、ダウン症やほかの合併奇形の発生率は低いです。
- 閉鎖部位は、回腸が空腸より若干頻度が高いです。
診断
- 腹部単純X線写真
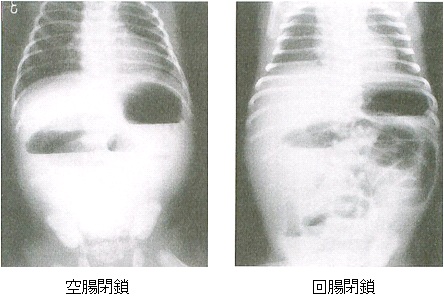
- 空腸閉鎖・・・閉塞部位が高位の場合は、胃・十二指腸・空腸に3~4つの鏡面像(二ボーといわれるもの)を認め、閉塞部位が下位になるにつれて、鏡面像が左上腹部から右下腹部に向かって増えます。
- 回腸閉鎖・・・多数の鏡面像が階段状に配列(ladderstep sign)します。
- 注腸造影(回腸閉鎖の場合)
- 結腸が使われていたか否か、閉塞の原因が小腸にあるのか結腸にあるのか、腸回転異常の有無、壊死性腸炎の有無などの検索に重要です。
- 腸閉鎖、全結腸無神経節症ともに細い結腸(microcolon)を示します、一般に腸閉鎖の結腸の方が細いことが多いです。
【予後】
低出生体重児や重症合併奇形症例以外は一般に予後良好です。2013年までの日本小児外科学会の集計では2.5%程度とされています。しかしながら、極低出生体重児、多発閉鎖症を伴うapple peel型や腸管穿孔例の予後は不良です。
【病型】
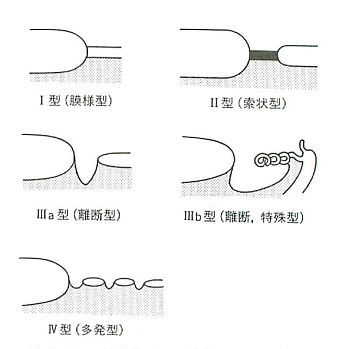
- I 型:膜様型(まくようがた)閉鎖・・・粘膜のみで閉鎖。空腸に多い。
- II 型:索状型(さくじょうがた)閉鎖・・・両盲端間が索状物でつながる。
- IIIa 型:離断型(りだんがた)閉鎖・・・腸間膜のV字欠損。回腸に多い。
- IIIb 型:離断特殊型(apple peel型、christmas-tree型)・・・広範囲の腸間膜欠損のために肛側腸管が1本の栄養血管に巻きついている。
- IV 型:多発型・・・離断型と索状型が混合し連続したもの。
治療
- 術前の処置・管理
<胃管を挿入して消化管の減圧を図ります> + <水分と電解質を経静脈的に補給します>
⇒脱水と電解質異常の補正を行い、血圧と尿量を確保し、全身状態を安定させた後に手術を行います。 - 術中
非常に大きくなった口側の腸管と、非常に細い肛門側の腸を縫い合わせます。この時、口側と肛門側の腸管の口径差が非常に大きいため、大きくなった口側の腸を次第に細くしていく方法や、肛門側の腸の口径を大きくするために斜めに切るなどの工夫をして腸をつなぎ合わせます。
- 合併症と対策
- 吻合部狭窄(ふんごうぶぶきょうさく)
手術後1~2週間は、X線撮影による吻合部口側の拡張像、腹部膨満、胆汁性嘔吐、腸内容物のうっ滞による腸炎が起こることがあります。吻合部(つないだ部分)に浮腫が起こり、通りが悪くなるためで吻合部狭窄といわれます。中心静脈栄養により保存的に治療します。3~4週で改善が認められなければ、再び吻合することを考慮します。 - 縫合不全(ほうごうふぜん)
腸をつないだ部分にほころびが起こり、腸内容物の漏れによる発熱、腹膜炎症状、吻合部ドレーンの腸液流出が起こります。できるだけ早期に開腹し、腹腔内を洗い、汚い液を外に出す手術を行います。状況に応じて、穿孔部の切除再吻合、腸ろうを造設するなどが選択されます。
- 吻合部狭窄(ふんごうぶぶきょうさく)
文責:
小児外科![]()
最終更新日:2020年10月15日