概要
吐血や下血は、消化管の重大な異常を示すサインです。生命の危険を伴うことがあるため、自己判断せずにできるだけ早期に病院を受診し、速やかに診断と治療を受けることが大切です。特に、多量の吐血や下血を認めた際は直ちに検査や治療が必要です。
吐血
吐血は、上部消化管と呼ばれる食道・胃・十二指腸から出血した場合に認められます。出血してから吐血までの時間が短いと吐物は鮮血色です。しかし、数十分から数時間が経過すると胃酸によって塩酸ヘマチンへ変化するために、出血した血液は黒色化していきます。また、口から血液を吐く場合、肺から出血する喀血や鼻出血や口腔内からの出血を飲み込んだことが原因であることもあります。
吐血の原因となる疾患は主に以下のような疾患が考えられます。
- 胃潰瘍・十二指腸潰瘍
- 食道静脈瘤・胃静脈瘤
- マロリーワイス症候群
- 出血性胃炎
- 胃がん、食道がん
- その他
吐血の原因として胃潰瘍や十二指腸潰瘍が最も多く認められます。潰瘍により粘膜がはがれ、さらにその深層にある血管が露出し破綻することで出血をきたします。以前から空腹時に強くなる腹痛を自覚していながら放置していたところ突然吐血することが多いのですが、痛みの自覚がなく突然吐血をすることもあります。近年、胃内に定着しているヘリコバクター・ピロリ菌が胃潰瘍や十二指腸潰瘍のひとつの原因であることが発見されました。この菌が潰瘍の原因である場合、内服による除菌療法は潰瘍に対するひとつの効果的な治療法です。また胃炎により胃粘膜から出血することを出血性胃炎と言います。腰痛・頭痛や発熱などでアスピリンなどの解熱鎮痛薬を使用することが多いのですが、解熱鎮痛薬はその副作用として潰瘍や胃炎を生じて吐血することがあります。
食道静脈瘤・胃静脈瘤は肝硬変の合併症として認められます。アルコール多飲や肝炎ウイルスなどによって肝硬変が生じると、食道や胃の静脈の血流が多くなり静脈瘤が形成されます。静脈瘤は食道や胃の表層にでき易く、大きくなると破裂します。静脈からの出血ですが、一度破裂すると大量出血などで重篤になりやすく注意が必要です。
マロリーワイス症候群は、何度も嘔吐を繰り返すことで傷ついた粘膜から出血することを言います。急性アルコール中毒や食中毒など嘔吐をする病気で認められます。またその他の疾患として動脈瘤破裂が挙げられます。
吐血をした患者さんはまず上記の疾患が原因として考えられますが、その診断のためには消化器内視鏡検査が有用です。消化器内視鏡検査では食道・胃・十二指腸を直接観察し出血源の特定やその病名診断ができます。さらに、出血している場合はその場で内視鏡を使った止血処置を行うことができます。
下血
下血は食道・胃・十二指腸の上部消化管のみならず小腸や大腸などの下部消化管も含めた全領域の消化管のいずれかからでも出血した場合に認められ、血液が肛門から排出されることを言います。通常は消化液などによって血液がコールタール様の真黒色に変化するため、下血をタール便とも言います。しかし、出血量や腸管内通過時間によって血液の性状は変化するため、排出される血液は赤色に近い場合もあります。例えば、肛門に近い直腸やS状結腸からの出血では、新鮮血の排出や便の周囲に鮮血の付着を認めることがあります。痔からの出血は鮮血です。これらは血便と言い、血便は鮮血便と粘液を混じた粘血便に分けられます。欧米では下血=黒色便として用いられ、黒色便と血便を区別していますが、日本では、黒色便と血便排泄を総称して下血と呼ぶことがあります。
下血の原因となる疾患は主に以下のような疾患が考えられます。
- 胃潰瘍など吐血の原因となる上部消化管疾患
- 大腸がん
- 小腸・大腸の憩室出血、憩室炎
- 虚血性腸炎、薬剤性腸炎、感染性腸炎
- 潰瘍性大腸炎やクローン病などの炎症性腸疾患
- 痔核など
上記疾患の診断には肛門から挿入して検査する大腸内視鏡検査が有用ですが、検査の前には投薬により腸管内の便を排出させておく準備が必要です。しかし下血発症時にはこのような準備ができていないため、緊急で大腸内視鏡検査を行うことは困難です。禁食や安静による治療を行った後に大腸内視鏡検査を行うことを考慮します。
症状
吐血や下血が主な症状ですが、大量出血時にはショックを来すことがあり重篤です。その他の症状としてふらつきや息切れなど貧血による症状があります。症状は出血源や出血速度や併存疾患の有無により変わります。少量ずつ時間をかけて出血していたときは自覚症状に乏しいことがあります。なお、吐血時には誤嚥や窒息をしないよう注意してください。
診断
吐血下血の色や性状や量は出血部位の推定に有用ですので、正確に伝えてください。吐血下血したものを持参していただいてもよいです。吐血下血の量や身体診察などから緊急度を判断し、適切な時期に内視鏡検査と中心とした検査を行って原因疾患を診断します。
治療
まず必要性に応じて点滴や輸血を行います。上部消化管出血が疑われれば、内視鏡検査で診断し、出血部位に対してクリップ、薬剤の注入、レーザー凝固、ゴムバンドによる静脈結紮などの方法を用いた内視鏡的止血術を行います(図1)。上部消化管出血の多くは内視鏡的に止血可能です。内視鏡的に止血困難な場合は、血管造影検査や開腹手術などが必要となります。静脈瘤では鼻から入れたバルーンで静脈瘤を圧迫止血する治療法が有効な場合があります。下部消化管出血でも大腸内視鏡検査は有用ですが、大量出血時は多くの場合検査が困難であり、禁食や安静を中心とした治療を優先します。また、それぞれの疾患にあった薬物治療も行います。
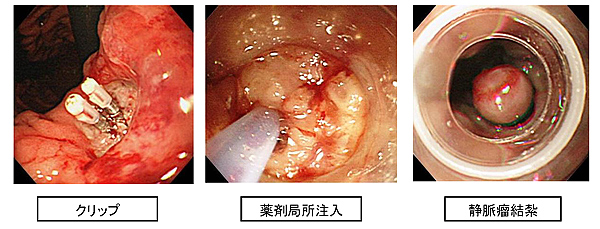
図1. 出血性消化管出血病変に対する内視鏡的止血術例
慶應義塾大学病院での取り組み
- 救急センターでは、年間数十症例の吐血下血の救急車搬送患者さんを診療しています。
- 医師や看護師を適切に配置し、血圧の変化をモニターで管理して、緊急時にも迅速に対応することができます。大量出血によるショック時には初期対応が特に重要ですが、救急センターでは、安全に緊急の輸液や輸血を行える体制を整えています。
- 救急科と消化器内科の医師が連携して診療し、緊急内視鏡検査および内視鏡的止血術を含めた治療を行っています。また、内視鏡的に止血処置できない場合には、放射線科や外科と連携し、血管造影検査や手術などで治療できる体制を整えています。
さらに詳しく知りたい方へ
- 「日本消化器病学会 専門医の健康相談
 」 日本消化器病学会のホームページ。一般の方が分かりやすい内容。
」 日本消化器病学会のホームページ。一般の方が分かりやすい内容。
- 日本消化器病学会 消化性潰瘍診療ガイドライン2015(改訂第2版)

文責:
救急科![]()
最終更新日:2018年1月15日