概要
慢性閉塞性肺疾患(chronic obstructive pulmonary disease:COPD)は、近年、最も注目されている「肺の生活習慣病」です。タバコの煙などの有毒なガスや粒子に長期間曝露(ばくろ)されることにより生じる慢性・進行性の肺の病気です。咳や痰が多くなる気管支炎と、主に呼吸困難の原因となる肺の組織破壊(肺気腫)(図1)が混在し、多くは50歳以上になってから症状が現れて診断されます。初期段階では胸部レントゲンで異常が検出されにくいため、症状が出る前に診断されることは比較的少なく、そのためCOPDの患者数は、過去には過小評価されていたと考えられます。疫学調査によれば、40歳以上の日本人のうち約530万人がCOPDに罹患していると考えられますが、そのうちの90%は調査時点でCOPDと診断されていませんでした。
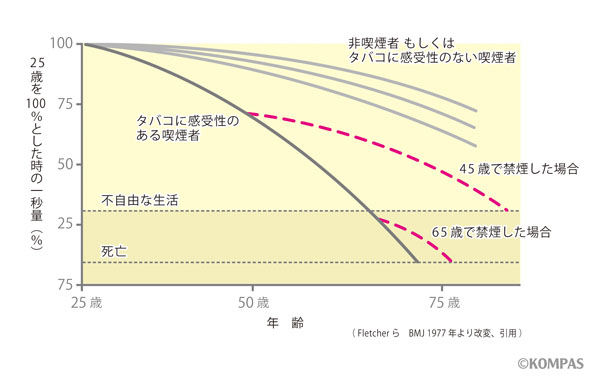
COPDの発症には、タバコの喫煙などに加えて喫煙者の遺伝的な要因が影響していて、長期にタバコを喫煙した人の5~6人に1人程度がCOPDを発症するといわれています。またCOPDには国際ガイドライン(GOLDと呼ばれる)および日本のガイドライン(日本呼吸器学会編)があり、慶應義塾大学病院呼吸器内科でもガイドラインに準拠した診断・治療を行っています。2022年改訂の日本のガイドライン第6版では、COPDが栄養障害、骨格筋機能障害、心・血管疾患、骨粗鬆症、不安・抑うつ、糖尿病等を合併しうる全身疾患であることが強調されています。早期発見・治療が重要であるとともに、COPDを予防する、あるいは進行を遅らせるにはタバコを吸わないこと、禁煙することが極めて重要であると指摘されています。
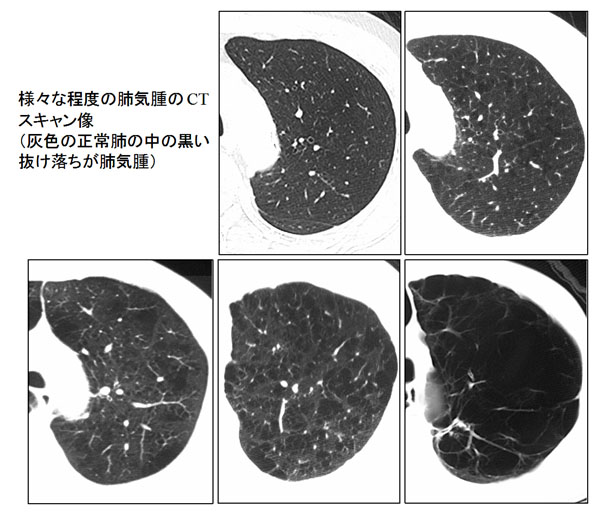
図1
症状
初期は無症状ですが、病気が進行すると、慢性の咳、痰、ゼーゼーとした呼吸、動いた時の息苦しさなどが出てくるようになります。さらに進行すれば、安静でも呼吸困難を感じるようになり、日常生活に支障を来します。COPDは現在、在宅酸素療法を必要としている患者さんの最も多い病因です。病状の進行とともにウイルス、細菌などによる気管支炎や肺炎を合併しやすくなり、その際は咳、痰の増加や発熱、呼吸困難の悪化など、急激に症状が出てくることがあります(急性増悪)。慢性の呼吸困難が悪化するとともに食欲低下、痩せ、活動性低下、時にうつなどの精神症状がみられることがあります。
診断
診断のために必要な検査には、喫煙歴を含めた問診、内科診察のほか、肺機能検査、胸部レントゲン、胸部CTスキャン、動脈血液中の酸素、二酸化炭素量の測定などが含まれます。肺機能検査は特に重要で、診断や治療方針の決定、病気の進行を推し量るうえで重要な目安となります。息を最大限に大きく吸った状態から1秒間に吐き出せる息の量(FEV1:1秒量)が吐き出せた全容量(FVC:努力肺活量)の70%以下であり、ほかに肺の病気がない場合にCOPDと診断されます。息を吐き出す勢いが弱くなることがCOPDの一つの特徴です。年齢、性別と身長から推定される予測値に対する実測1秒量の値(%FEV1)などを用いて病気の進行の程度(病期)を決めます。レントゲンでは異常を認めない場合でも、CTスキャンによる精密検査を行うことで、より軽度の肺の気腫を検出できることもあり、CTスキャンも診断の重要な補助になります。その他、必要に応じて、動いた時あるいは夜間睡眠時に体に酸素が足りているのかを測定したり、心臓に負担がかかっていないかを調べたりすることがあります。
治療
ここでは慢性期の治療のみを概説し、感染症などによって起こる急性増悪に対する治療は省略します。慢性期治療は、大別すると薬物療法、酸素療法、理学療法および外科療法が挙げられます。いずれの治療も、残念ながら根本的治癒は期待できませんが、肺機能の維持、急性増悪の減少、生活の質(Quality of Life:QOL)の改善などの指標に対し、様々な治療法の有効性が証明されつつあります。すべての患者さんにおいて禁煙が病気の進行を遅らせる重要な方策となりますが、より早い年齢での中止が好ましいです。
- 禁煙
診断に至った患者さんおよび全喫煙者に推奨される、最も有効かつ必須な治療法です。ニコチン依存症に対しては2種類の治療薬が禁煙補助薬として保険適用を受けています。詳しくは下記の「慶應義塾大学での取り組み」の禁煙外来の項を参照してください。 - 薬物療法
吸入気管支拡張薬(長時間作動型β刺激薬、抗コリン薬)が薬物療法の中心となり、病状によっては気管支拡張作用をもつテオフィリン製剤や鎮咳薬、去痰薬、ステロイド吸入薬等が処方されます。長時間作動型の気管支拡張薬、去痰薬などの長期投与の有用性が報告されつつあります。 - 酸素療法
COPDの病状進行により動作時、あるいは安静時に体に十分な酸素が取り込めない患者さんに対して、自宅・外出先で酸素を吸えるようにする治療です。これにより自覚症状の改善のみならず、心臓への過負担が避けられ、より安全に生活できるようになります。酸素療法が必要な程度に呼吸困難が進んだ患者さんは身体障害者(呼吸器機能障害)の認定を受けられることがありますので、主治医に相談してください。さらなる情報は、病気を知る「在宅酸素療法(HOT)」を参照してください。 - 理学療法
呼吸困難を緩和するための口すぼめ呼吸や腹式呼吸の習得、運動療法、分泌物が多い患者さんに対する体位ドレナージなどがあります。呼吸器リハビリテーションとも呼ばれています。持久力、下肢筋力トレーニングなどの運動療法は生活の質(QOL)の改善効果があります。COPD患者さんの運動能力の評価と改善は臨床的に大変重要と考えられています。 - 外科療法
肺に不均一に分布する重度の気腫化があるような進行期COPDの患者さんは、さらに精密検査を受けた後に外科的に主病巣(気腫化肺)を切除することで、残った肺の機能を改善させる肺容量減少術の適応になることがあります。手術により肺機能は術前より改善し、呼吸器症状を緩和できますが、残った肺にも徐々に気腫化が進むため、完治する治療法ではありません。
生活上の注意
太り過ぎは肺の広がりを制限し、痩せ過ぎは呼吸に使う筋力の低下を招くため、適切な体重が維持できるような栄養管理が重要です。特に病状の進行した患者さんにおいては、呼吸に使うカロリーが健常な方と比べて高くなるため、十分なカロリー摂取をするように心がける必要があります。また、適度な運動は筋力の維持のみならず、抑うつ的な気分からの開放、食欲の増進など心身の働きに良い影響があるため推奨されます。毎年、冬季に入る前のインフルエンザウイルスワクチンの接種は全COPD患者さんに推奨されますが、その中で65歳以上もしくは重症のCOPD患者さんには肺炎球菌ワクチンの接種も推奨されます。
慶應義塾大学病院での取り組み
当院では、国内外の基礎研究、臨床研究を通じてCOPDの病因の解明、早期診断法の確立、遺伝要因の解明、新たな治療法の開発などに努めています。また、COPDには心臓疾患、骨疾患、眼疾患、悪性腫瘍など様々な疾患が合併することが多いことから、COPDの併存症に関する大規模疫学調査研究を行ってまいりました。またCOPD患者さんが抱える問題点や、医療側の改善点を見出すためのアンケートを中心とした調査研究を2017年から行っています。2007年12月より禁煙外来を開始して、当院通院中の患者さんの禁煙を支援することも行っています(保険診療もしくは自費診療、いずれになるかは患者さんにより異なります)。
禁煙外来
木曜日の午後に完全予約制で行っており、保険診療の対象となるのは以下の項目に合致する患者さんです(肺疾患の有無は問いません)。
- 直ちに禁煙する意思を持っている。
- 35歳以上の者については、過去の喫煙本数(1日あたり)× 喫煙年数が200以上である現喫煙者で、質問表にてニコチン依存が認められる(初回禁煙外来受信時に調査される)。
- 国の定める12週間の禁煙外来プログラム、これに含まれる通院、検査、投薬の規定を了解される方(詳細は禁煙外来にお問い合わせください)。
現在、保険診療が適用されるニコチン依存の治療薬として、ニコチネルTTS(ニコチン代替療法)とチャンピックス®(脳内ニコチンレセプターの部分作動薬)があり、いずれも使うことで禁煙成功率が向上します。3割負担の場合、ニコチネルTTS処方の場合で12週間合計の自己負担額は12,000円程度、チャンピックス®処方の場合で18,000円程度になります。
文責: 呼吸器内科![]()
最終更新日:2023年7月4日