概要
食道について
「食道」とは、喉の後ろから始まり胸の後ろ側を通って噴門という胃の入り口の部位までを結ぶ25~30cm程度の筒状の臓器です。口から入った食べ物を胃まで送り届ける通路の役割を果たしています。
解剖学的に、
- 頚部食道(首の部分にある食道)
- 胸部食道(胸の中にある食道) : 上部食道、中部食道、下部食道に分けられる
- 腹部食道(お腹の中にある食道)
に分けられます。
特に胸部食道は、気管・気管支や心臓、肺、大動脈といった重要な臓器に囲まれて存在します。
食道の壁は、
- 粘膜層(ねんまくそう) : 粘液を分泌する ⇒ 食べ物が速やかに通過することが可能に
- 粘膜下層(ねんまくかそう) : リンパ管や血管が豊富に存在する
- 筋層(きんそう) : 食道を協調的に収縮させる ⇒ 食べ物を上から下まで送り届けることが可能に
- 外膜(がいまく) : 周囲の臓器との間を埋める結合組織(けつごうそしき)により構成されている
という4層構造で成り立っています。
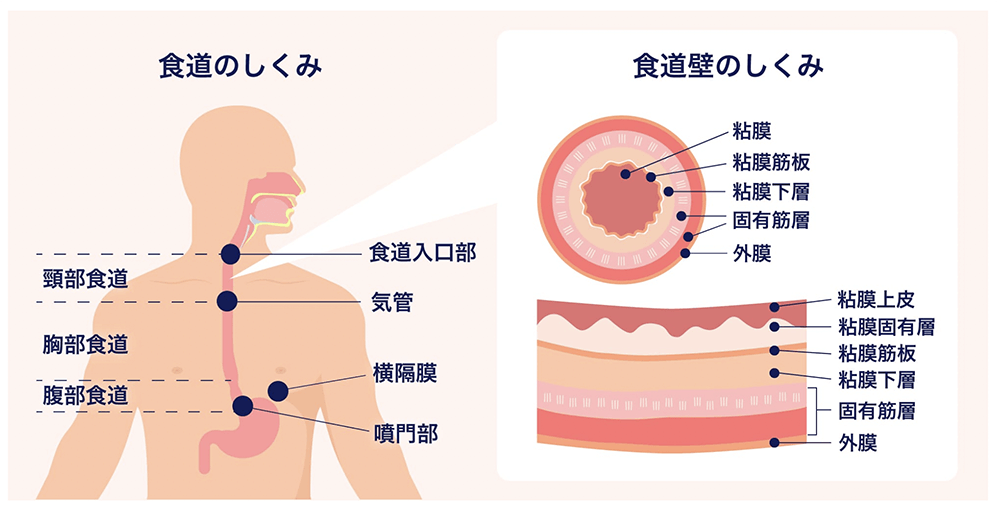
食道がんについて
食道にできた悪性腫瘍を「食道がん」といい、主に粘膜層から発生します。粘膜層は主に扁平上皮(へんぺいじょうひ)という細胞から構成されていますが、日本ではこの扁平上皮ががん化した「扁平上皮がん」が、食道がんの9割を占めます。その他には、粘膜層の腺上皮(せんじょうひ)から発生した「腺がん」や筋層から発生したがんなど特殊な食道がんもありますが、日本ではまだ少数です。ただし、欧米諸国では腺がんが大部分を占めており、食生活や生活習慣の欧米化などから、今後日本でも腺がんが増加すると予想されています。食道がんは60歳以上の男性に多くみられ、男女比は約5:1とされています。
ここでは、日本における食道がんの大部分を占める扁平上皮がんについてお話します。
食道がん(扁平上皮がん)の危険因子で重要なものは、喫煙と飲酒です。特に最近の研究によれば、喫煙者が食道がんを患うリスクは非喫煙者の約9倍、禁煙した人でも約4倍になるとされています。アルコールに関しては飲酒をした時に顔が赤くなる人(flusher)や、今は赤くならないが以前は赤くなった人(former flusher)はアルデヒド代謝酵素であるALDH2の活性低下との関連があり、飲酒によって食道がん発生のリスクが上がるといわれています。
食道がんは、まず粘膜に発生し、進行していくにしたがって粘膜層から粘膜下層、筋層へと深く入りこみ、さらには外膜を越えて肺や気管・気管支、大動脈といった周囲の重要臓器にまで達します(このように、がんが深く入り込んでいくことを、がんが「浸潤(しんじゅん)する」といいます)。同時に、リンパ節や肺や肝臓、骨といった他の臓器にも転移を来たしやすいという特徴があります。たとえ粘膜層や粘膜下層にとどまっているがんであっても、しばしばリンパ節転移を来たし、その頻度はがんが進行するにしたがって増加していきます。食道がんは年間死亡数10,000人におよび、病期(ステージ)にもよりますが手術後5年生存率が約50~60%と治療方法も難しくなります。そのため、治療に際しては「いかに早い段階で食道がんを発見するか」がポイントとなります。
症状
食道がんの症状には、がんそのものによる症状とがんの転移により引き起こされる症状があります。
1.がんそのものによる症状
食べ物がつかえる感じ、胸がしみたり、胸がチクチクしたりする感じ、喉の違和感といった症状があります。また、一般的にがんは血管が豊富なため出血しやすく、食道がんの場合には吐いたものに血が混じるといった症状もみられます。食道がんが進行すると、周囲の臓器に達することで様々な症状が引き起こされます。よくみられるものとしては、背中の痛みや胸の痛み、気管・気管支に浸潤すると頑固な咳や血の混じった痰(たん)が出るようになります。
2.がんの転移により引き起こされる症状
リンパ節に転移したがんが、声を調節する神経に浸潤すると、声がかすれるようになります。また、この段階になると、体重が減っていくといった症状も出るようになります。もちろん、症状の感じ方は人それぞれであり、ここに挙げた症状はひとつの例ですので、気になる症状がある方は早いうちに病院を受診することをおすすめいたします。また、比較的早期の段階の食道がんは症状がないことが一般的であり、定期検診などで発見されることがほとんどです。この段階で発見される食道がんは治療により治る見込みが高く、症状のないうちから、定期的に検査を受けることも大事であるといえます。
ここで挙げた頑固な咳や喉の違和感といった症状は、肺がんや咽頭・喉頭がんといった他のがんでもみられる共通の症状でもあります。食道に異常がなかったから大丈夫とはいわず、他の病気も除外することも必要です。逆に、呼吸器科や耳鼻科などで異常がないといわれても、食道の検査も受けることをおすすめいたします。
診断
食道のがん病変を「原発巣(げんぱつそう)」といいますが、食道がんが疑われたら、まず、がんを確定するための検査を行い、次に、治療の方針を決めるために、がんの進行度(進み具合)を診断する検査を行います。同時に、他のがんが存在するかどうかも調べます。
1.がんを確定するための検査
原発巣の状態は上部消化管内視鏡(胃カメラ)、バリウムX線検査で観察します。がんの浸潤や広がりの程度、場所、個数といった項目を評価します。また、内視鏡検査では、原発巣を観察すると同時に、直接組織を採取し病理検査を行います。これにより食道がんの診断が確定するとともに、どのタイプのがんであるのかを判断します(日本では扁平上皮がんが一般的です)。
さらに、内視鏡検査の際にはがんの状態を的確に判断するため、ヨード入りの液体(ルゴール液)を検査中に散布し、食道を染色します。正常な食道の部分はヨードで茶色く染まるのに対し、異常な部分は白く抜けて見えることを利用した診断法で、これを併用することで早期のがんも発見できる確率が高くなります。
最近では、狭帯域フィルター内視鏡(Narrow band imaging:NBI)の登場により、微細血管構造観察による内視鏡診断という新しい診断学が生まれ、慶應義塾大学病院でも診断の向上に活用しています。
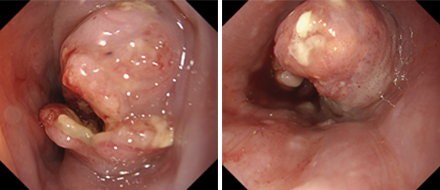
2.がんの進行度(進み具合)を診断する検査
リンパ節や他臓器の転移の状態を知るには、まず造影剤を使ったCT検査を行います。また、CT検査により、原発巣から他臓器への浸潤の程度を知ることもできるため、正確な診断には必須の検査となります。また、転移の状況をより正確に把握するため、補助的に超音波検査や超音波内視鏡検査、PET検査を追加することもあります。
3.他のがんが存在するかどうか
食道がん患者さんは、咽頭・喉頭がん、胃がん、大腸がんなど他のがんの合併が多いということが知られています。これらを検索するため、上部消化管内視鏡検査やバリウムX線検査で喉や胃に関しても精細な検査を行います。大腸に関しては、大腸内視鏡検査やバリウム注腸造影検査を行います。また、肺がんやすい臓がん、肝臓がんといったその他のがんに関しては、CTや超音波検査で同時に検索します。
その他、補助的な検査として、「腫瘍マーカー」といわれるものを血液検査で測定します。食道がんでは、CEA(がん胎児性抗原)、SCC(扁平上皮がん特異抗原)、p53抗体といった項目がありますが、この数値だけで原発巣や転移の状態を知ることはできません。また、これらの項目は他のがんでも上昇することがあり、食道がんに特異的というわけでもありません。
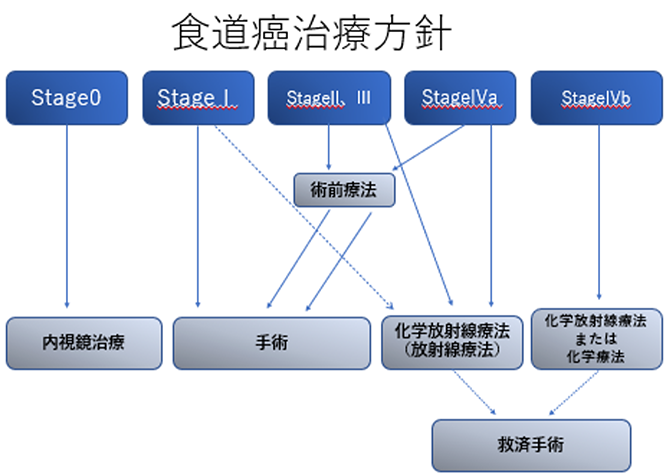
検査の結果に基づき、原発巣の浸潤の状態、リンパ節転移の状態、他臓器転移の状態を評価することで、がんの病期(ステージ)が決まり、この病期により治療方針が決まります。
<食道がん早期発見のポイント>
食道がんは早い時期から転移を来たす、がんの中でも悪性度が高いものです。そのため、できる限り早期に発見することが、治癒へのポイントです。そのためのキーワードは、「定期的な内視鏡検査」以外にありません。食道がんの危険因子をもつ方(特に喫煙、飲酒をされる50歳以上の男性)は、「食道がんが心配である」旨をおっしゃっていただければ、検査担当医の判断でヨード染色を追加することもできます。
また、胃がんや大腸がんを含め消化管にできるがんの一般的な注意事項として、早期のがんはCTやPET検査画像には写らないことが挙げられます。CTやPET検査画像で写るのはある程度がんが進行してからが多く、これらの検査で異常がないといわれても早期の食道がんが存在する可能性は否定できません。
治療
食道がんの治療には大きく、以下の4つの方法があります。
1.手術
がんに侵された臓器を外科的に切除する方法です。食道がんの手術は、食道の切除、リンパ節の切除、食べ物の通り道を作り直す再建術の3つの要素からなっています。再建術の方法は、胃を細長い管状にして首の食道とつなげる方法が一般的です。食道は、首からお腹に至る細長い臓器ですので、切除するためには、頸部、胸部、腹部の3か所の手術が必要です。そのため食道がんの手術は大手術になりますが、実際には、患者さんごとにその腫瘍の大きさ、位置、進行度などを総合して考慮し、頚部の手術を省略したり、腹部操作だけで手術をすることが可能な場合があったり、様々です。
2.放射線治療
腫瘍に放射線を照射してがん細胞を殺す治療法です。手術と同様にがんおよびその周辺に限局した領域にのみ治療効果があります。
3.化学療法
抗がん剤治療ともいわれる「お薬」を使った治療です。投与された薬剤が、血液の流れに乗って細胞に到達することで効果を発揮するので、血液が到達するところすべて(つまり、ほぼ全身)に効果があります。放射線療法と抗がん剤治療は併用するとより原発巣に対する効果が上がることが知られており、これを化学放射線療法といいます。
また、最近では免疫チェックポイント阻害薬も用いられ始めています。
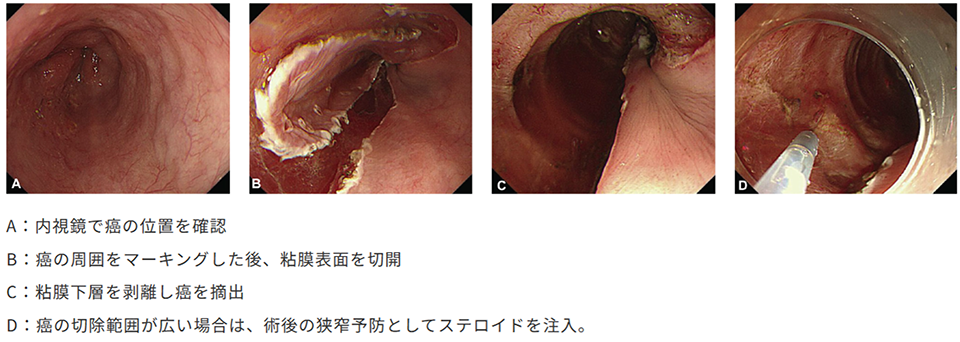
4.内視鏡治療
粘膜表面にとどまっており、リンパ節転移や多臓器転移がないと考えられるような病変に対して適応となります。近年の内視鏡技術の向上により飛躍的に進歩した領域です。手術や他の治療法と比較してほとんど副作用がなく、合併症が起こる頻度も低いので、患者さんにとっては比較的負担の少ない治療法です。内視鏡というと「苦しい検査」というイメージがあると思いますが、麻酔や鎮静剤を使うことにより、なるべく患者さんの苦痛が少なくなるよう心がけています。
<食道がん治療後退院された方>
がんの治療には副作用や合併症がどうしても伴います。
各治療法を簡単に説明すると以下のようになります。
- 手術を受けた患者さんは消化器機能の低下という問題があります。しばらくは消化の良いものを少しずつ、回数を分けて摂取するようにし、ご自分のペースをつかんでいってください。「食べ物が詰まる感じがする」「便やガスが出ない」「お腹が痛い」などの症状がある場合は吻合部(消化管同士のつなぎ目)が狭くなっていたり、腸閉塞が起こっていたりする可能性がありますので外来にてご相談ください。
- 化学療法に関しては、脱毛、消化器症状(口内炎、下痢など)、血球減少(白血球や血小板の数が減ってしまうこと)、腎機能障害などの副作用が起こる可能性があります。なかでも、細菌やウイルスなどから身体を守る役割を担っている白血球の減少は自覚症状がないので注意が必要です。抗がん剤治療中の方で38度以上の発熱をした場合は外来にご相談ください。
- 放射線治療も化学療法と似たような副作用が起こりますが、その他にも皮膚のトラブル(放射線があたっていたところが火傷のようになる)などの可能性があります。また、放射線治療に特有の現象として、治療後数か月~数年たってから肺炎や心臓の炎症が起こり、心不全や呼吸不全となることがあります。これを放射線治療の「晩期合併症」といい、注意が必要です。
- 内視鏡治療の合併症としては穿孔(穴が開いてしまうこと)や出血の可能性があります。内視鏡治療後退院された方で、胸痛や吐血、下血のある方は外来にてご相談ください。また、内視鏡治療での切除範囲が広くなった場合、治療後の狭窄を防ぐため、術後しばらく週1~2回の処置(治療した部位を広げる処置)が必要となる場合があります。
がんの診療に際して、常に問題となることにがんの「再発」があります。これは治療によりいったんがんが消え去ったように見えてもしばらくして再び出現してくることをいいます。がんの治療ではこの再発を防ぐために様々な工夫をしますが、いまだに再発率はゼロになりません。これは現代医療の限界のひとつであるといえます。この再発を少しでも減らすために、様々な研究が盛んに行われています。
慶應義塾大学病院での取り組み
1.集学的治療
当院は食道がん治療において、日本国内でもとても長い歴史をもつ施設となっています。現代の医療では手術、放射線治療、化学療法、内視鏡治療という4つの治療法のひとつを選択する、というのではなく複数の治療法を組み合わせて治療方針を立てることが多くなっています。これを「集学的治療」といいます。例えば、抗がん剤治療を行った後に手術を行ったり、内視鏡治療の後に手術を行ったりなどがあります。
それぞれの治療法には長所、短所が必ずあり、複数の治療法を組み合わせることにより最大の治療効果が得られると考えられています。
当院では、この集学的治療をより効果的、効率的に行うために、消化器内科、一般・消化器外科、放射線科などが連携し、消化器クラスターとして協力して診療にあたっています。また、JCOG(Japan Clinical Oncology Group)の中心的な施設として世界標準となるような食道がん集学的治療法の確立を目指しており、様々な臨床研究を行っているため、最新の治療を受けることも可能になります。
2.低侵襲治療
当院では、胸腔鏡腹腔鏡併用食道がん手術(VATS/HALS)を1996年から開始し、これまで多くの経験症例があります。VATS/HALSは通常の手術より手術創が小さく、術後の患者さんの負担が少なくなるというメリットがあり、手術成績は通常の開胸開腹手術とかわらないと考えられています。2018年からは米国インテュイティブサージカル社が開発した手術支援ロボット「ダヴィンチ」を用いて手術を行っており、当院での手術件数も年々増加しています。また、より安全な手術を目指し、様々な周術期管理の工夫を行っています。

ロボット手術の様子
3.高齢者食道がん治療
食道がんの患者さんの約半数は70歳以上のご高齢の患者さんです。高齢者は若年者と比較して、治療における副作用や合併症などが起こりやすいことがわかっており、当院では高齢者に対する負担が少ない治療の開発に力を入れています。
4.新しい治療法の開発
当院ではJCOG臨床試験に積極的に参加しており、新しい食道がんの治療を開発しています。また、cfDNAを用いた研究や人工知能を用いた研究など、将来性の高い研究にも取り組んでおり、様々な学会や英文雑誌に報告しています。
さらに詳しく知りたい方へ
文責:一般・消化器外科![]()
最終更新日:2023年12月13日