概要
手術における麻酔は、手術法や患者さんの全身状態等から適切な方法を選択します。麻酔法には以下のようなものがあります。
麻酔の種類
- 全身麻酔(ぜんしんますい)
全身麻酔では、吸入麻酔薬(きゅうにゅうますいやく)や静脈麻酔(じょうみゃくますい)といった主に脳に作用する麻酔薬を使用し、術中には意識がない深い睡眠状態になります。通常は、点滴から静脈麻酔薬を投与して数十秒以内に意識がなくなりますが、小児などでは香りのする吸入麻酔薬をマスクから吸入する場合があります。意識がなくなった時点で術中の安全な気道確保(きどうかくほ)のために、気管内に管を入れ(気管挿管:きかんそうかん)、人工呼吸を行いながら手術終了まで麻酔薬を投与します。気管挿管の際には、その操作を円滑かつ安全に行うために、筋肉の緊張を取り除く薬を点滴から投与します。また、肺の手術のように左右肺の呼吸を個別に管理する特殊な管を挿入する場合や、短時間の手術では口腔内に入る柔軟なマスクで気道を確保する場合があります。 全身麻酔薬の投与量は、手術の進行や患者さんの状態に合わせて調整しますので、途中で切れることはありません。手術終了後、麻酔薬投与を中止すると、個人差はありますが10~20分程度で目が覚めます。呼びかけに目を開けたり、手を握ったり、足先を動かせるようになった段階で気管の管を抜きます。麻酔から覚めた後、意識、血圧や呼吸状態が安定していることを回復室等で確認した後、病室に戻ります。また手術の内容や終了時での全身状態により、一般集中治療室などで人工呼吸を継続する場合には、手術室ではあえて麻酔を覚まさないことがあります。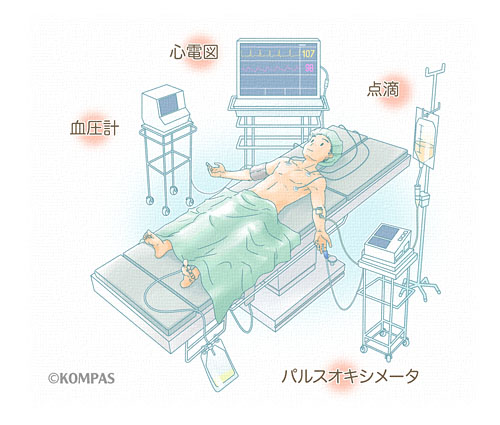
- 脊髄くも膜下麻酔(せきずいくもまくかますい)
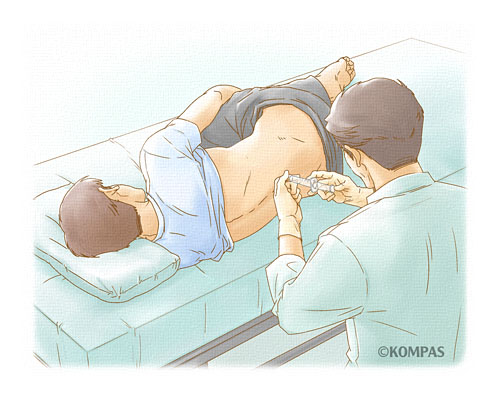
横向きの状態で腰から注射を行い、くも膜と呼ばれる脊髄を覆っている膜の中にある脳脊髄液(のうせきずいえき)中に局所麻酔薬を投与することにより、主に下半身の痛覚(つうかく)を遮断する局所麻酔法(きょくしょますいほう)です。帝王切開手術や下肢手術をはじめ、手術部位が臍部以下の下半身に限定される場合が適応となります。脊髄くも膜下麻酔では、痛みの感覚は3~4時間程度でなくなりますが、触れられている感覚は残ります。注射の際、何か異常な痛みが足先に響く場合や気分が悪くなった場合は、担当麻酔科医に口頭でお伝えください。十分な麻酔範囲が得られない場合には、全身麻酔に変更することがあります。 - 硬膜外麻酔(こうまくがいますい)
背中や腰、小児ではおしりの近くに注射する局所麻酔法ですが、脊髄くも膜下麻酔とは異なり、脊髄を覆うくも膜と硬膜の外側に局所麻酔薬や鎮痛薬を投与します。硬膜外麻酔単独で手術を行うことはまれで、全身麻酔と併用する場合が大部分です。また胸部手術や腹部手術、下肢手術など適応範囲が広く、また細い管を留置することにより術後鎮痛(じゅつごちんつう)にも効果的ですが、手術の内容や術後痛の程度等により適応できない場合があります。
- 末梢神経(まっしょうしんけい)、神経叢(しんけいそう)ブロック
手術部位の疼痛その他の感覚を局所的に除く局所麻酔のひとつですが、末梢神経ブロック単独で手術を行う事はまれで、全身麻酔や脊髄くも膜下麻酔と併用する場合が大部分です。手術部位からの神経を局所麻酔薬の注射により遮断します。上肢手術に対する腕神経叢(わんしんけいそう)ブロックや下肢手術に対する大腿神経(だいたいしんけい)ブロック、泌尿器科手術の一部に対する閉鎖神経(へいさしんけい)ブロックなどがあります。
術後痛(じゅつごつう)の対策
術後早期からの積極的な鎮痛薬使用により術後痛を抑えることは、歩行開始の時期や術後の回復をむしろ早めます。当院麻酔科では、術中から鎮痛作用が強く、長時間効果のある鎮痛薬を使用し、小児では術中より坐薬等を用いるなど術後痛を和らげる手段を講じています。また、手術内容や麻酔法の選択により、患者さん自身で鎮痛薬投与が行える専用ポンプ(PCAポンプ:ピーシーエーポンプ)を使用しています。このポンプは鎮痛薬の持続的投与に加えて、足りない場合にはボタンを押すことにより追加量が投与されるようになっていますが、押しすぎても過剰に投与されない仕組みにもなっています。場合により、簡易型(バルーン型)薬物注入ポンプを使用した硬膜外鎮痛(こうまくがいちんつう)を行うことがあります。
麻酔の安全性と合併症
手術中は、麻酔科医による全身状態の監視が常に行われていますが、時として麻酔薬や麻酔上必要な手技に伴う合併症が発生する場合があります。日本麻酔科学会の1999〜2003年にかけての調査によると、手術中に起きた偶発症により死亡する率は1万例に6.78例で、そのうち、麻酔が原因で死亡する率は0.10例(10万例に1例)となっています。手術前の全身状態が悪い場合や緊急手術等では、術中偶発症(じゅっちゅうぐうはつしょう)発生率が高まることが報告されています。
- 悪性高熱症(あくせいこうねつしょう)
全身麻酔薬や筋弛緩薬が誘因となり、急激な発熱や筋硬直(きんこうちょく)を認め、死の転帰をたどる合併症で、発症早期からの積極的な治療によっても救命し得ない場合があります。ただし、その発症頻度は2~6万人に1人と極めてまれな合併症です。遺伝性素因の関与が指摘されていますので、ご家族やご親族に悪性高熱症の疑いがある場合には、必ずお申し出ください。 - 全身麻酔に伴う合併症
全身麻酔薬は、血圧低下や不整脈を誘発することがあり、まれではありますが、アレルギーや著しい血圧の低下を来す場合があります。また、麻酔薬や気管に入れた管の刺激や薬剤によるアレルギー反応で、気管支痙攣(きかんしけいれん)や喉頭痙攣(こうとうけいれん)などが起き、血液中に酸素を取り込みにくい状態となることがあります。胃液の逆流などにより誤嚥性肺炎(ごえんせいはいえん)を起こすことがあり、腸閉塞(ちょうへいそく)や腹部膨満状態ではその危険性が高まります。このほか、手術部位や手術内容により術後嘔気・嘔吐(約30%)や体温低下に伴う震え、筋肉痛などが起きる可能性がありますが、比較的軽度な場合がほとんどです。 - 気管挿管に伴う合併症
気管挿管は、通常、喉頭鏡(こうとうきょう)という固い器具を利用して行いますが、それが歯や口唇に当たり、歯や義歯が動揺するなどの損傷(約0.1%)や口唇を傷めたりする場合があります。下あごが小さい、首が太く短い、あるいは首を反らせにくい場合などでは気管挿管が困難なことがあり損傷の可能性が高まります。挿管が困難な場合には、気管支鏡や特殊なマスク等を用いて管を挿入する場合があります。また、この管の影響により、術後のどが痛くなったり声がかすれたりする場合があります。これは、通常は一時的なものですが、時に声帯を動かす反回神経の不全麻痺(ふぜんまひ)により長引くことがあります。 - 脊髄くも膜下麻酔・硬膜外麻酔・神経ブロックに伴う合併症
これらの麻酔では、皮下出血、硬膜外血腫(こうまくがいけっしゅ:脊髄の周りに血の固まりが生じる)、硬膜外膿瘍(こうまくがいのうよう:脊髄の周りに膿みがたまる)、髄膜炎(ずいまくえん)、アレルギー、局所麻酔中毒(きょくしょますいちゅうどく)などの合併症がありますが、いずれもまれなものです。また、術後尿が出にくくなる症状、神経障害(0.01~0.002%)、あるいは起立時の頭痛(約0.5%)が起きることがあります。いずれの合併症も一時的ですが、時に長引く場合があります。硬膜外麻酔では針あるいは留置用カテーテルにより脊髄を覆う膜に孔を開けてしまう硬膜穿刺(こうまくせんし)の可能性があり、その際には起立時頭痛の頻度が高まります。 - 術後痛対策に伴う合併症
術後痛を和らげる薬には、呼吸抑制、血圧低下、嘔気・嘔吐、皮膚のかゆみなどの合併症があります。合併症の程度により投与を中止し、他の鎮痛法に切り替える場合があります。 - カテーテル挿入や検査の合併症
麻酔中には手術に必要なカテーテルを挿入したり、検査を行うことがあります。末梢動脈の穿刺(せんし)では出血、血腫(けっしゅ:血の固まりが生じること)、感染や動脈閉塞による循環障害を来す場合があります。頚静脈穿刺では、血腫や肺から空気が漏れて胸郭内にたまってしまう気胸(ききょう)を生じたり、頚部の神経を傷つけてしまうこともあります。また、感染、エコノミークラス症候群で知られる肺塞栓(はいそくせん)などの合併症が生じえます。経食道心エコー検査用プローブ挿入により、食道損傷、不整脈、気道狭窄などの危険性がありますが、いずれもまれなものです。 - その他の合併症
高齢者あるいは高血圧、不整脈、脳梗塞等を術前より合併する場合、術中・術後に脳梗塞(0.08~0.13%)、脳出血や心筋梗塞(1.8~3.0%)等を合併しやすくなります。とくに急性心筋梗塞後3ヶ月以内に行う手術では、心筋梗塞再発症の頻度が高まる(17~35%)とされています。また麻酔薬とは直接関係ありませんが、長時間手術や、横向きやうつ伏せなど手術中の体位等により、四肢の末梢神経障害が発生する可能性があります。 - 急性肺塞栓症(きゅうせいはいそくせんしょう)
手術の内容(腹腔鏡(ふくくうきょう)手術、骨盤内(こつばんない)手術、下肢手術、長時間手術等)や様々な要因(高齢、肥満、妊娠中、長期間の臥床等)により、術中あるいは術後に肺の血管に血栓が詰まる肺塞栓症(いわゆるエコノミークラス症候群)が発症することがあります。頻度はまれですが、発症するとその死亡率は15%を超えています。弾性ストッキングや器械による間歇的下腿(かんけつてきかたい)マッサージ等の予防措置に加え、血液の凝固を抑える薬剤を併用することがあります。
日本麻酔科学会のWebサイト ![]() には患者さんを対象とした麻酔の説明を掲載しています。
には患者さんを対象とした麻酔の説明を掲載しています。
文責:
麻酔科![]()
最終更新日:2019年1月9日